脂肪肝 (SLD) 是指肝臟中脂肪過多。代謝障礙和酗酒是風險因素。根據(jù)您所患的SLD類型,脂肪堆積可能不會造成問題,也可能會導致肝損傷。通常,您可以通過藥物和生活方式的改變來預防甚至逆轉SLD。
什么是脂肪肝:癥狀與治療
目錄
- 概述
- 癥狀和原因
- 診斷和測試
- 管理和治療
- 預防
- 展望/預測
- 與脂肪肝一起生活
概述
什么是脂肪肝?
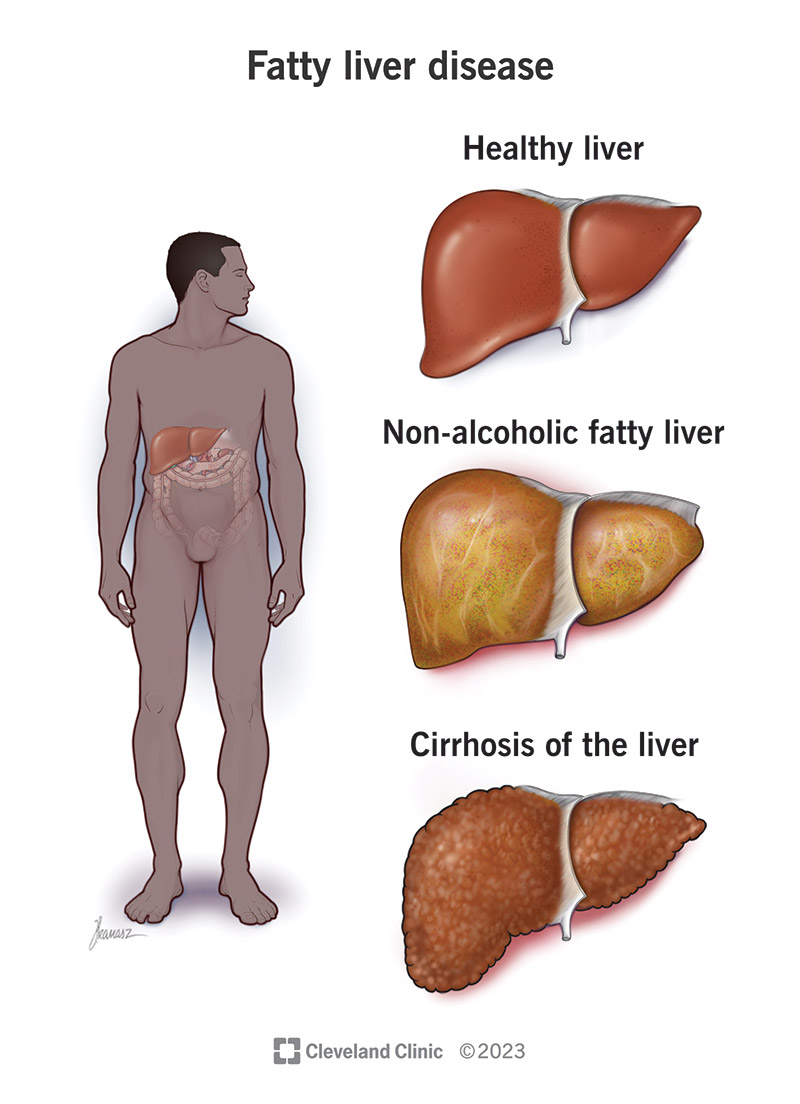
脂肪肝病 (SLD) 包括幾種與肝臟脂肪變性相關的疾病。“脂肪變性”是醫(yī)療保健提供者用來描述器官(通常是肝臟)脂肪堆積的術語。健康、功能正常的肝臟含有少量脂肪。當脂肪堆積達到肝臟重量的 5% 以上時,就會出現(xiàn)問題。
脂肪肝為何改名為脂肪變性肝病?
以前,脂肪肝被稱為“脂肪肝”。2023年,專家重新命名了該疾病及其子類別,以更準確地反映其病因。例如,雖然一些與體內脂肪成分相關的疾病(如肥胖)會增加脂肪變性的風險,但有幾個風險因素與體重或體重指數(shù)(BMI) 無關。
重新命名還避免了使用可能對SLD患者造成歧視的語言。
脂肪肝有哪些類型?
醫(yī)療保健提供者根據(jù)SLD的原因和相關情況對其進行分類。
酒精性肝病(ALD)
酒精性肝病 (ALD) 是由于過量飲酒而導致的脂肪變性。每次肝臟過濾酒精時,部分細胞都會死亡。通常情況下,肝臟可以制造新細胞來替代舊細胞,因此不會出現(xiàn)問題。但如果您飲酒過量,肝臟可能無法跟上。相反,脂肪變性可能會發(fā)生。
代謝功能障礙相關脂肪肝病 (MASLD)
以前,醫(yī)療保健提供者將MASLD稱為非酒精性脂肪肝病 (NASLD),因為脂肪變性與大量飲酒無關。專家重新命名了這種疾病,以反映肝臟脂肪堆積與什么有關。對于 MASLD,罪魁禍首是心臟代謝風險因素。這些因素包括對您的心臟健康構成風險的疾病和特征。
與 MASLD 相關的風險因素包括:
- 肥胖。
- 2型糖尿病。
- 高血壓。
- 脂質異常(脂質是細胞中的脂肪化合物)。
如果您每周飲酒量很少,MASLD也適用。“少量”是指出生時被指定為女性(AFAB) 的人每周飲酒量少于 140 克,出生時被指定為男性 (AMAB) 的人每周飲酒量少于210克。作為參考,在美國,一瓶標準的 12 盎司啤酒含有約14克酒精。
代謝性脂肪性肝炎 (MASH)
代謝性脂肪性肝炎 (MASH)是一種嚴重的 MASLD。患有 MASH 時,脂肪堆積會發(fā)展為炎癥,然后是組織損傷和瘢痕形成(纖維化)。以前,醫(yī)療保健提供者將 MASH 稱為非酒精性脂肪性肝炎 (NASH)。
MASLD 和增加酒精攝入量 (MetALD)
如果您患有 MetALD,代謝風險因素和飲酒都會影響肝臟脂肪的積累。患有 MetALD 的人有心臟代謝風險因素,并且每周攝入超過 140 克(AFAB)或超過 210 克(AMAB)。
造成肝臟脂肪堆積的最大因素(飲酒或代謝風險因素)因人而異。
其他形式的 SLD
除了飲酒或心臟代謝風險因素外,SLD 還可能由其他原因引起。例如,各種藥物和疾病都可能導致脂肪變性。有時,醫(yī)療保健提供者無法確定具體原因。沒有明確原因的 SLD 稱為隱源性 SLD。
脂肪肝是一個嚴重的問題嗎?
大多數(shù)情況下,脂肪堆積不會引起嚴重問題或妨礙肝臟正常運作。
在某些情況下,病情會發(fā)展為肝病。它通常分階段發(fā)展:
- 肝炎:肝臟從脂肪肝變成炎癥(腫脹)。炎癥會損害組織。這個階段稱為脂肪肝。例如,當 MASLD 變成 MASH 時就會發(fā)生這種情況。
- 纖維化:炎癥損傷肝臟導致肝臟變硬,從而形成疤痕組織帶。這一過程稱為纖維化。
- 肝硬化:大面積疤痕組織取代健康組織。此時,您患有肝硬化。如果不進行治療,肝硬化可能導致肝功能衰竭和肝癌等致命疾病。大約90%的肝細胞癌(HCC)(一種肝癌)患者患有肝硬化。
這就是為什么了解導致肝臟脂肪堆積的原因并進行治療如此重要。即使您患有早期肝硬化,也可以采取一些措施保護肝臟免受進一步損害。在某些情況下,您甚至可以通過遵循醫(yī)療服務提供者的治療計劃來逆轉一些損害。
癥狀和原因
脂肪肝的體征和癥狀有哪些?
SLD并不總是會引起癥狀。出現(xiàn)癥狀時,癥狀包括:
- 腹痛或腹部右上側有飽脹感。
- 極度疲憊或虛弱(疲勞)。
更常見的是,當SLD發(fā)展為肝硬化時,人們就會注意到癥狀。當肝硬化發(fā)展時,您可能會出現(xiàn)以下情況:
- 惡心。
- 食欲不振。
- 不明原因的體重減輕。
- 皮膚和眼白發(fā)黃(黃疸)。
- 腹部腫脹(腹水)
- 腿部、腳部或手部腫脹(水腫)。
- 出血(您的醫(yī)生發(fā)現(xiàn)您的食道、胃或直腸有出血)。
什么原因導致脂肪肝?
導致SLD的原因有很多。不過,如果您有心臟代謝風險因素,或者飲酒量過大,或者兩者兼而有之,您就更有可能患上SLD。
如果您符合以下情況,則罹患SLD的幾率較大:
- 患有酒精使用障礙(頻繁或大量飲酒)。
- 患有代謝綜合征(胰島素抵抗、高血壓、高膽固醇和高甘油三酯水平)。
- 患有2型糖尿病。
- 體重超重(BMI25至29.9公斤kg/m2)。
- 有肥胖癥(BMI30kg/m2及以上)。
- 患有多囊卵巢綜合征(PCOS)。
- 患有阻塞性睡眠呼吸暫停。
- 患有甲狀腺功能減退癥(甲狀腺激素水平低)。
- 患有垂體功能低下(垂體激素水平低)。
- 患有性腺功能低下(性激素水平低)。
- 服用某些處方藥,如胺碘酮(Cordarone?)、地爾硫卓(Cardizem?)、他莫昔芬(Nolvadex?) 或類固醇。(肝臟脂肪堆積可能是藥物的副作用。)
SLD有哪些并發(fā)癥?
如果不進行治療,脂肪肝會發(fā)展為肝硬化,從而導致肝功能衰竭、肝癌和肝外癌癥。患有MASLD的人患心臟病的風險也會增加。心臟病(而非肝病)是 MASLD 患者的主要死亡原因。
診斷和測試
如何診斷脂肪肝?
由于SLD通常不會引起癥狀,您的醫(yī)療保健提供者可能是第一個注意到問題的人。在其他疾病的血液檢查中發(fā)現(xiàn)肝酶水平過高可能是一個危險信號。肝酶升高是肝臟受損的征兆。
為了做出診斷,您的醫(yī)療服務提供者可能會執(zhí)行以下任務:
- 病史包括詢問您的病情、您喝了多少酒以及您正在服用哪些藥物。
- 體檢旨在檢查是否有炎癥跡象(如肝臟腫大)或肝硬化跡象(如黃疸)。
- 影像檢查程序,包括超聲波、CT掃描(計算機斷層掃描)或MRI(磁共振成像),用于檢查肝臟是否有炎癥和疤痕跡象。他們可能會要求進行一種稱為FibroScan ? 的專門超聲波檢查,以了解肝臟中的脂肪和疤痕組織量。
- 肝臟活檢(組織樣本)可確定肝病進展程度。肝臟活檢是區(qū)分 MASLD 和 MASH 的唯一方法。
管理和治療
脂肪肝如何治療?
沒有特定的治療方法或藥物。相反,醫(yī)療服務提供者專注于幫助您管理導致該疾病的風險因素。這包括改變生活方式以改善您的健康狀況。
您的醫(yī)療服務提供者可能會建議您:
- 避免飲酒:即使您的SLD與飲酒無關,也要遠離酒精。
- 減肥:鍛煉、改變飲食習慣(在營養(yǎng)師的監(jiān)督下)以及服用GLP1RA等藥物都有助于減肥。您可能有資格接受減肥手術,這也可以幫助您減肥。
- 服用藥物控制代謝疾病:服用處方藥控制糖尿病、膽固醇和甘油三酯(血液中的脂肪)。在特定情況下,您可能還需要服用維生素 E 和噻唑烷二酮(用于治療糖尿病的藥物,如 Actos? 和 Avandia?)。
- 接種甲型肝炎和乙型肝炎疫苗:如果您已經患有肝病,這些病毒感染尤其危險。
如果藥物導致脂肪在肝臟中堆積,您的醫(yī)療服務提供者可能會更改您的處方。
預防
如何預防脂肪肝?
避免SLD的最佳方法是保持整體健康:
- 經常鍛煉身體。
- 限制酒精攝入量。
- 保持適合健康的體重。
- 如果您患有2型糖尿病或代謝綜合征,請按照規(guī)定服藥。
展望/預測
脂肪肝會消失嗎?
根據(jù)病情的嚴重程度,可以消除SLD甚至一些疤痕。肝臟具有驚人的自我修復能力。如果您遵循醫(yī)生的治療計劃,可以減少肝臟脂肪和炎癥。您可以防止損傷惡化,在某些情況下,還可以逆轉早期肝損傷。
SLD會殺死你嗎?
除非出現(xiàn)晚期肝硬化,否則SLD不會給大多數(shù)人帶來嚴重問題。許多SLD患者的預期壽命正常。
未經治療的肝硬化最終會導致肝功能衰竭或肝癌。肝臟是您生活中不可缺少的器官。這就是為什么如果您得知自己患有SLD,保護肝臟非常重要。
與脂肪肝患者一起生活
患有SLD時應遵循什么樣的飲食?
如果您的 SLD 與體重有關,請遵循均衡飲食,以緩慢但穩(wěn)定地減肥。醫(yī)療保健提供者通常建議遠離糖,嘗試地中海飲食,這種飲食富含蔬菜、水果和有益脂肪。其他富含堅果、種子、全谷物、魚和雞肉的食物和飲食也是 SLD 的有益食物選擇。避免吃太多紅肉或喝含糖飲料也很重要。
向您的醫(yī)生或營養(yǎng)師咨詢有關健康減肥技巧的建議。
我應該向我的醫(yī)療保健提供者詢問哪些問題?
問題包括:
- 我的肝臟受損程度有多大?
- 逆轉肝損傷需要多長時間?
- 我是否服用了任何可能導致SLD的藥物?
- 對我來說,多少體重才算健康?
- 我可以和營養(yǎng)師交談或參加課程來了解健康飲食嗎?
- 我該如何治療酒精使用障礙?
來自杭吉干細胞科技的說明
脂肪肝是一種警示信號,可以幫助您采取措施避免肝硬化或肝癌等致命的肝病。肝臟脂肪過多與疤痕不同,后者要嚴重得多。請咨詢您的醫(yī)療保健提供者,了解您是否有患上肝臟炎癥或疤痕的風險。如果有,請專注于控制病因和誘發(fā)因素,包括飲酒和代謝綜合征。您可以采取措施保護肝臟、改善健康,甚至可能挽救生命。
參考資料:
- Antunes C, Azadfard M, Hoilat GJ, et al. Fatty Liver (https://www.ncbi.nlm.nih.gov/books/NBK441992/). 2023 Jan 1. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Accessed 9/27/2023.
- National Institute of Diabetes and Digestive and Kidney Diseases (U.S.). Definition and Facts of NAFLD and NASH (https://www.niddk.nih.gov/health-information/liver-disease/nafld-nash/definition-facts). Last reviewed 4/2021. Accessed 9/27/2023.
- National Library of Medicine (U.S.). Non-alcoholic Fatty Liver Disease (https://ghr.nlm.nih.gov/condition/non-alcoholic-fatty-liver-disease#inheritance). Last updated 11/1/2016. Accessed 9/27/2023.
- Patel R, Mueller M. Alcoholic Liver Disease (https://www.ncbi.nlm.nih.gov/books/NBK546632/). 2022 Oct 24. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan. Accessed 9/27/2023.
- Powell EE, Wong VW, Rinella M. Non-alcoholic fatty liver disease (https://pubmed.ncbi.nlm.nih.gov/33894145/). Lancet. 2021;397(10290):2212-2224. Accessed 9/27/2023.
- Rinella ME, Lazarus JV, Ratziu V, et al. A multi-society Delphi consensus statement on new fatty liver disease nomenclature [published online ahead of print, 2023 Jun 24]. Hepatology. 2023;10.1097/HEP.0000000000000520. Accessed 9/27/2023.
- Wong T, Dang K, Ladhani S, Singal AK, Wong RJ. Prevalence of Alcoholic Fatty Liver Disease Among Adults in the United States, 2001-2016 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6506872/#:~:text=Among%2034%20423%20respondents%20included,%25%2D5.1%25)%20(P%20%3D%20.). JAMA. 2019;321(17):1723-1725. Accessed 9/27/2023.
免責說明:本文僅用于傳播科普知識,分享行業(yè)觀點,不構成任何臨床診斷建議!杭吉干細胞所發(fā)布的信息不能替代醫(yī)生或藥劑師的專業(yè)建議。如有版權等疑問,請隨時聯(lián)系我。




 掃碼添加微信
掃碼添加微信