腎臟疾病,尤其是急性腎損傷 (AKI) 和慢性腎病 (CKD),是全球重大的健康挑戰。這些疾病會損害腎臟功能并導致嚴重的并發癥,包括心血管疾病,這進一步加劇了公共衛生負擔。間充質干細胞 (MSC) 因其再生和免疫調節特性,在治療腎臟疾病方面具有巨大的潛力。
最新綜述:間充質干細胞治療腎臟疾病的機制、臨床應用和未來方向
今日分享,期刊雜志《Stem Cells International》在2024年12月11日刊發了一篇關于“間充質干細胞治療腎臟疾病的敘述性回顧:機制、臨床應用和未來方向”的文獻綜述[1]。

該綜述表明間充質干細胞在腎臟疾病治療中有望改善腎臟疾病的治療方法,提高患者的生活質量,并確保每位患者都能從間充質干細胞療法中獲得最大益處。
什么是腎臟疾病
腎臟疾病是指影響腎臟功能的各種病理狀態,腎臟是人體的重要器官,主要負責過濾血液中的廢物和多余水分,維持電解質平衡,調節血壓,以及促進紅細胞生成等。腎臟疾病可以分為兩大類:
1. 急性腎損傷(AKI):急性腎損傷是腎功能突然下降的情況,可能由于腎臟供血不足、腎臟受到毒素損傷或由于尿路阻塞等原因引起。AKI可能迅速惡化并危及生命,需要緊急治療。
2. 慢性腎臟病(CKD):慢性腎臟病是指腎臟功能逐漸喪失的疾病,通常發展緩慢,可能需要數年時間才會發展到嚴重的腎功能衰竭。CKD的原因包括糖尿病、高血壓、腎小球腎炎、多囊腎等。
腎臟疾病的癥狀可能包括尿量變化、尿液顏色或成分異常、水腫(尤其是腳踝和眼睛周圍)、疲勞、惡心、嘔吐、瘙癢、肌肉抽搐和骨痛等。
傳統手段治療腎病疾病的局限性
治療腎臟疾病的方法取決于疾病類型和嚴重程度,可能包括藥物治療、生活方式改變、透析和腎移植等。
然而,雖然藥物治療可以減緩CKD進展,但無法逆轉腎臟損害,并且長期使用可能會引起不良反應。
腎移植是CKD最可行的治療方法之一;然而,它受到供體腎臟可用性的限制,并且存在急性和慢性排斥風險,可能導致供體腎功能障礙和接受者危及生命的并發癥。用于預防器官排斥的免疫抑制劑也可能引起感染和其他并發癥。用于治療AKI和CKD的傳統血液透析不能完全替代所有腎臟功能,也不能促進受損腎臟的修復。
長期依賴血液透析可能會導致血管通路問題和感染風險增加。AKI的進展與免疫系統激活密切相關,其中炎癥反應在疾病發展中起著關鍵作用。例如,炎癥細胞的浸潤和細胞因子的釋放會加劇腎臟損傷和纖維化。目前的治療方法有限,無法顯著逆轉腎臟損傷或調節免疫反應。
間充質干細胞在修復腎臟損傷的作用機制
在此背景下,間充質干細胞 (MSC) 因其自我更新、分化能力以及再生和免疫調節特性而聞名,已成為治療腎臟疾病的一種有前途的策略。
間充質干細胞在改善腎臟損傷中的作用
1. MSC對腎臟炎癥和免疫反應的調節作用:
- MSC可以通過抑制樹突狀細胞(DC)的成熟來減輕腎臟炎癥,降低腎臟中CD103陽性DC的表達。它們還可以通過轉移自身的線粒體來誘導腎巨噬細胞的抗炎表型。
- MSC通過mTOR通路調節失調的T輔助細胞17(Th17)和調節性T(Treg)細胞,從而減輕腎臟免疫反應。Th17細胞和Treg細胞之間的平衡對免疫反應至關重要,mTOR通路的調節可能影響這一平衡。
2. miRNA在腎臟纖維化中的作用:
- miRNA作為轉錄后調控因子,參與了腎臟纖維化的進展。MSC可以分泌含有miRNA的外泌體或直接釋放miRNA來改善腎臟纖維化。
- 研究表明miRNA通過調控膠原沉積、纖維連接蛋白表達、間充質細胞轉分化及轉化生長因子β對腎臟的作用,參與腎臟纖維化的發生和進展。
3. HGF和TSG-6在抗纖維化中的作用:
- MSC釋放的肝細胞生長因子(HGF)和腫瘤壞死因子刺激基因6(TSG-6)可以減輕結腸輻射誘導的纖維化,它們通過減少平滑肌細胞和成肌纖維細胞的活化來限制纖維化。
- HGF和TSG-6的互補作用證實了這兩個基因在抗纖維化中的潛在重要性。
這些機制表明MSC在減輕炎癥和免疫介導的腎臟損傷方面具有重要潛力,miRNA和抗纖維化因子如HGF和TSG-6在調節腎臟纖維化進程中也起著關鍵作用。這些發現對于恢復不佳的AKI進展為CKD或由于其他原因導致CKD進展的情況至關重要,因為腎臟纖維化是這些疾病的潛在病理。
干細胞成為治療腎病疾病的新曙光
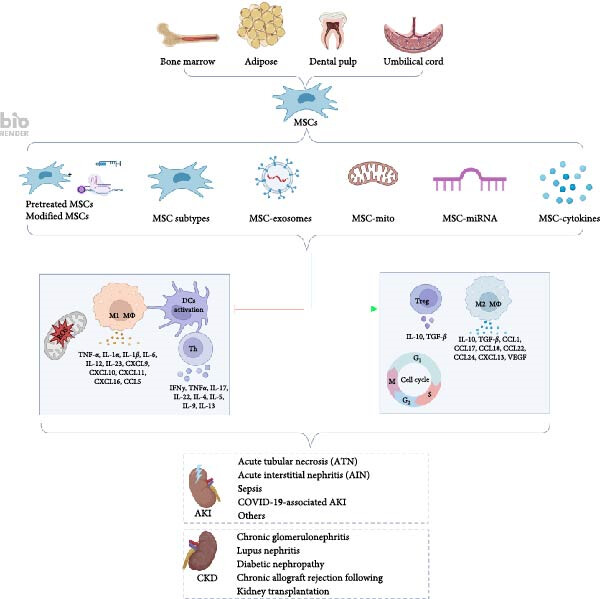
本綜述旨在探索間充質干細胞在腎臟治療中的基礎研究和臨床試驗,分析其治療機制,并討論其臨床應用的潛在挑戰。我們還討論了間充質干細胞在治療腎臟疾病臨床試驗中的應用,包括其安全性、影響和患者結果。圖1說明了間充質干細胞的各種組織來源、它們產生的分泌因子以及它們在腎臟疾病背景下的免疫調節和組織修復中的作用。
01間充質干細胞在腎臟疾病中的臨床前見解
越來越多的證據支持MSCs在治療腎臟和其他疾病方面的潛力。多項體外和體內研究證實了間充質干細胞在治療急性腎損傷和慢性腎病方面的治療作用,涉及多種機制。
間充質干細胞在急性腎損傷治療中的應用
腎小管上皮細胞 (TEC) 是AKI的主要靶細胞;由于它們廣泛表達Toll樣受體,因此在腎臟的先天免疫中發揮著至關重要的作用。MSC可通過調節Th17和Treg細胞之間的平衡來顯著改善急性腎損傷。
此外,研究還表明,MSC可以激活腎臟祖細胞/干細胞的修復特性,抑制促炎細胞因子表達,中斷細胞間串擾,抑制促炎單核細胞浸潤,并阻斷Th17細胞浸潤,從而減輕腎臟纖維化,最終減少腎臟損傷。這些結果證明了MSC在治療AKI方面的潛力。
間充質干細胞在慢性腎病治療中的應用
慢性腎病的常見病因包括慢性腎炎、糖尿病腎病 (DKD) 和狼瘡性腎炎 (LN),其中涉及自身免疫反應、代謝紊亂、炎癥和腎小球損傷等多種因素。缺血和纖維化是CKD進展的主要因素,導致腎組織不可逆的損傷和功能衰退,使治療復雜化并延遲可觀察到的治療結果,對CKD治療策略的設計和解釋帶來挑戰。
最近的研究表明MSCs具有促進血管生成的能力,例如,對缺血條件下的MSCs的研究表明它們能夠分泌各種促血管生成因子,從而增強血管形成并改善組織灌注。MSCs促進血管形成的能力進一步凸顯了其在治療CKD中的治療潛力。
MSC能夠增強血管形成并減少纖維化,這凸顯了其廣泛的治療潛力,而在應對CKD這一主要病因日益加重的DKD負擔時,這一點就顯得更為關鍵。
總之,先前的研究已經確定了MSCs在腎臟疾病中的各種治療機制,包括抗炎、抗氧化應激、免疫調節、抗纖維化、血管生成、細胞凋亡調節和自噬機制。
02間充質干細胞治療腎臟疾病的臨床進展
近年來,研究MSCs在人類身上的應用的臨床試驗數量正在逐漸增加,初步臨床數據已經證明了MSCs在治療各種腎臟疾病(包括CKD和AKI)方面的潛力。
此外,2018年的一項為期18個月的單組安全性隨訪研究 (NCT02195323) 表明,給CKD患者注射單劑量自體MSC是安全且耐受性良好的,腎功能無統計學上顯著變化,有力地證實了間充質干細胞輸注對慢性腎病患者的臨床安全性[2]。

2024年3月14日,中國科研人員在期刊《疾病與健康研究最新更新》上發表了一篇關于《間充質干細胞治療慢性腎病(腎衰竭和多次發作的腎結石)》的臨床病例報告。[3]

本病例報告描述了一名58歲的男性,他有復發性腎結石病史,估計腎小球濾過率 (eGFR) 下降,血尿素氮 (BUN) 升高,血清肌酐升高,擔心慢性腎病 (CKD) 第3期發展,在兩個月內共接受了四次間充質干細胞治療,每次輸注5.0×108個間充質干細胞。
- 分析顯示,治療五年后顯示沒有復發性腎結石,eGFR、血清BUN和肌酐水平正常,這表明間充質干細胞可以成為一種安全有效的現代慢性腎病和腎結石治療方法。
- 研究結果表明,早期診斷和使用間充質干細胞療法治療有可能改善腎衰竭,并可能成為預防未來血液透析或腎移植的黃金標準。
2021年3月27日,中國人民解放軍總醫院第一醫學中心在行業期刊《中華醫學信息導報》上發表了一篇關于“干細胞治療急性腎損傷的研究新進展”的研究成果[4]。
文章介紹了,研究人員在2008年開展了間充質干細胞用于急性腎損傷的Ⅰ期臨床研究,評價MSC在心臟直視手術后急性腎損傷患者中應用的安全性和有效性。對16例急性腎損傷高危患者,使用干細胞移植。經過6個月的隨訪,腎功能顯著改善,沒有觀察到嚴重不良反應。說明干細胞是一種安全的干預方法。
一項后續研究 (NCT03015623) 表明,與血液透析結合使用的生物反應器中的MSC改善了AKI患者的腎損傷標志物和炎癥。Swaminathan等人的后續研究還表明,優化MSC的治療方式可以顯著提高其治療效果。
此外,一項于2021年啟動的正在進行的隨機對照試驗 (NCT04194671) 正在研究臍帶間充質干細胞對重度急性腎損傷患者的影響[5]。

干細胞治療狼瘡性腎炎:
2010年的一項先導性臨床研究(NCT00698191)的結果提示,難治性狼瘡患者輸注異源性BM-MSC可減輕狼瘡活動性,維持腎功能穩定。
2014年的一項多中心前瞻性臨床研究(NCT01741857)顯示,UC-MSC治療活動性和難治性SLE可改善腎功能指標,降低狼瘡活動性標志物水平。
2022年的一項“異體脂肪間充質基質細胞移植治療難治性狼瘡腎炎I期臨床試驗”結果(IRCT2016090729747N1)顯示,AD-MSC可有效減少LN患者的尿蛋白排泄量和疾病活動性[6]。

一項前瞻性觀察研究涉及接受UC-MSCs治療的狼瘡性腎炎 (LN) 患者外周血,流式細胞術分析顯示,患者外周血中存在免疫調節變化。具體而言,研究發現,UC-MSCs通過上調耐受性樹突狀細胞 (CD1c陽性樹突狀細胞) 來抑制狼瘡炎癥反應。
干細胞治療可改善腎移植患者的腎臟功能:
2019年的一項I/II期開放標簽臨床試驗 (NCT01429038) 發現,對腎移植接受者進行BM-MSC早期靜脈輸注超過1年可增加Treg細胞并改善同種異體移植腎功能。
迄今為止關于應用MSCs治療腎移植后慢性同種異體移植排斥反應的最廣泛研究 (NCT02563340) 是一項單組I/II期研究,該研究表明靜脈注射來自健康個體的異源BM-MSC是安全的,并且與免疫抑制藥物相結合可延緩移植器官功能的惡化,這可能是通過MSCs對外周B細胞和T細胞亞群的免疫調節作用實現的。
相反,2022年進行的一項針對自體BM-MSC治療慢性腎移植排斥的I/II期臨床試驗 (NCT03585855) 表明,自體BM-MSC治療并未改善移植腎的功能。這可能歸因于使用了來自嚴重移植物功能障礙和長期接受免疫抑制劑治療的患者的質量較差的自體MSC。
干細胞治療糖尿病腎病:
2022年一項為期8年的隨機對照試驗 (RCT) (NCT01374854) 的結果表明,UC-MSC和成人骨髓單核細胞聯合治療可降低1型糖尿病患者糖尿病腎病等慢性并發癥的發病率。
2023年,一項針對間充質干細胞治療糖尿病腎病的隨機臨床試驗 (NCT02585622) 表明,與安慰劑相比,細胞療法在18個月內顯著減緩了eGFR惡化的進展[7]。

干細胞治療其它腎臟疾病:
2020年的一項Ia期劑量遞增臨床試驗 (NCT02266394) 顯示,自體脂肪來源的MSC輸注可增加動脈粥樣硬化性腎血管疾病患者的腎臟灌注和估計的腎小球濾過率 (eGFR),同時降低炎癥標志物和全身血壓。
這些臨床研究揭示了間充質干細胞在治療腎臟疾病方面的巨大潛力。
干細胞治療腎病的挑戰與未來展望
干細胞治療為腎臟疾病提供了新的治療機遇,特別是在改善腎功能、減少并發癥以及提高患者生活質量方面展現出巨大潛力。其通過分化成為腎小球系膜細胞、內皮細胞、足細胞、腎小管上皮細胞的功能,從而達到修復各種腎損傷,促進腎臟分泌,減輕損傷腎臟的炎癥反應的目的。
盡管MSCs在治療腎臟疾病方面有著廣闊的前景,但在臨床實踐中成功應用之前,仍需要應對和解決一些技術、生物、監管和倫理方面的挑戰。
- 技術挑戰:細胞制備和擴增、質量控制、產品標準化、存儲問題。
- 生物學挑戰:細胞異質性、細胞老化、免疫排斥、腫瘤形成風險。
- 監管和倫理問題:監管指南、倫理考慮、患者同意。
未來隨著單細胞測序、CRISPR/Cas9基因編輯等前沿技術的進步,未來對MSCs的研究將更加深入,探索聯合治療、個性化治療,以為腎病患者提供更有前景、更安全、不良反應更少、治療效果更好的治療方法。最后,治療策略的制定和實施可能需要腎病學家、免疫學家和細胞治療專家的跨學科合作和技術創新。
間充質干細胞在治療腎臟中廣泛應用的關鍵是優化間充質干細胞的生產和質量控制,提高其在體內的穩定性和效率,以及開發更加個性化的治療方法。這些進步有望改善腎臟疾病的治療方法,提高患者的生活質量,并確保每位患者都能從MSC療法中獲得最大益處。
參考資料:
[1]:Wang, Yanjun, Luo, Pengli, Wuren, Tana, Narrative Review of Mesenchymal Stem Cell Therapy in Renal Diseases: Mechanisms, Clinical Applications, and Future Directions, Stem Cells International, 2024, 8658246, 11 pages, 2024. https://doi.org/10.1155/sci/8658246
[2]:https://doi.org/10.1016/j.jcyt.2018.02.368,2-s2.0-85044268927。
[3]:Wang, S. G. ., Wang, S. M. ., Hsu, M. C. ., & Wang, F. N. . (2024). Mesenchymal Stem Cell Therapy for Chronic Kidney Disease (Renal Failure and Multiple Episodes of Nephrolithiasis): A Case Report. Recent Updates in Disease and Health Research Vol. 4, 19–25. https://doi.org/10.9734/bpi/rudhr/v4/7241B
[4]:干細胞治療急性腎損傷的研究新進展,蔡廣研,中國醫學報, 2021年3月27日,第 36卷, 第 06期, 第 21 – 21頁,國際標準時間:10008039,DOI : 10.3760/cma.j.issn.1000-8039.2021.06.131
[5]:Yang Y, Gao J, Wang S, et al Efficacy of umbilical cord mesenchymal stem cell transfusion for the treatment of severe AKI: a protocol for a randomised controlled trial
BMJ Open 2022;12:e047622. doi: 10.1136/bmjopen-2020-047622
[6]:Ranjbar A., Hassanzadeh H., and Jahandoust F., et al.Allogeneic Adipose-Derived Mesenchymal Stromal Cell Transplantation for Refractory Lupus Nephritis: Results of a Phase I Clinical Trial, Current Research in Translational Medicine. (2022) 70, no. 2, https://doi.org/10.1016/j.retram.2021.103324, 103324.
[7]:Perico N., Remuzzi G., and Griffin M. D., et al.Safety and Preliminary Efficacy of Mesenchymal Stromal Cell (ORBCEL-M) Therapy in Diabetic Kidney Disease: A Randomized Clinical Trial (NEPHSTROM), Journal of the American Society of Nephrology. (2023) 34, no. 10, 1733–1751, https://doi.org/10.1681/ASN.00000000000001
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加微信
掃碼添加微信