在醫學領域,自身免疫及風濕免疫疾病一直是嚴重威脅人類健康的難題。從類風濕關節炎到系統性紅斑狼瘡,這些疾病不僅給患者帶來關節疼痛、腫脹,更可累及全身多個器官,嚴重影響生活質量與壽命。傳統治療手段雖能在一定程度上緩解癥狀,但難以實現根本性治愈,且長期使用存在諸多副作用。
在這樣的背景下,間充質基質細胞移植作為一種新興的治療策略,正逐漸走進人們的視野,其在治療自身免疫及風濕免疫疾病方面展現出的潛力,為無數患者帶來了新的希望。接下來,讓我們一同深入探究其療效與安全性。
中國醫學科學院牽頭!間充質干細胞治療自身免疫及風濕免疫病的研究成果發布
近日,中國醫學科學院、中國協和醫科大學南京鼓樓醫院風濕免疫科發表了一篇《間充質基質細胞移植治療自身免疫性疾病和風濕免疫性疾病的有效性和安全性:隨機對照試驗的系統回顧和薈萃分析》的文獻綜述,該研究旨在通過隨機對照試驗(RCT)評估間充質干細胞(MSC)移植治療自身免疫和風濕免疫疾病的有效性和安全性[1]。

其研究結果表明:間充質干細胞移植可能具有治療自身免疫和風濕性免疫疾病的潛力。此外,MSC移植似乎相對安全,可被視為自身免疫和風濕性免疫疾病的可行替代治療選擇。
自身免疫及風濕免疫疾病及治療方法概述
自身免疫性和風濕性免疫疾病是由免疫系統失調引起的,導致B細胞和T細胞異常攻擊自身組織。這些疾病可影響任何器官系統,且女性發病率較高,目前是繼心血管疾病和癌癥之后的第三大健康威脅。其發病機制涉及遺傳和環境因素,通常表現為退行性病變和炎癥反應。流行病學數據顯示,約有200種此類疾病,影響約10%的人口,帶來重大經濟負擔。
目前治療方法通常涉及免疫抑制,生物制劑和小分子藥物成為主要藥物,但長期使用會帶來副作用的風險。當前,大量自身免疫性和風濕性免疫疾病患者依賴的治療主要集中在緩解癥狀、維持功能和減緩組織損傷,但仍無治愈方法。患者負擔沉重,加上未滿足的臨床需求,凸顯了自身免疫性和風濕性免疫疾病治療創新療法的緊迫性。
細胞療法,特別是CAR-T細胞和間充質干細胞(MSC),顯示出潛力,但仍需進一步研究以開發安全有效的治療方法。
間充質干細胞(MSC)因其免疫調節特性,可用于治療年齡相關疾病和炎癥性疾病。同種異體MSC由于低表達HLA分子,在臨床試驗中表現出較高的安全性。MSC能夠逃避T細胞和NK細胞的識別,在異種宿主中存活,并具有雙向免疫調節作用,這些特性使其區別于其他成體干細胞。
MSC在臨床中顯示出治療組織損傷和免疫疾病的潛力,目前研究正在探索其作為傳統療法替代方案在自身免疫性疾病中的應用。然而,細胞培養控制、試驗設計和評估方法的復雜性凸顯了對MSC治療進行全面系統評價和薈萃分析的必要性。為此,我們在PROSPERO上注冊了一項協議,旨在為臨床實踐提供新的證據支持。
間充質干細胞移植治療自身免疫及風濕免疫疾病的療效和安全性:隨機對照試驗的系統評價與薈萃分析
方法:兩位研究者對中英文數據庫進行全面檢索,檢索時間從建庫至2023年12月,進行文獻篩選和資料提取,采用RevMan 5.4軟件進行統計學分析。
搜索條件
- 參與者:參與者是符合各自自身免疫和風濕免疫疾病公認診斷標準的個人。例如,被診斷患有類風濕性關節炎 (RA) 的個人,如果他們的診斷符合美國風濕病學會 (ACR) 和歐洲抗風濕病聯盟 (EULAR) 在2010 年制定的標準或ACR在1987年制定的標準,則被納入其中。
- 干預方法:實驗組接受涉及利用間充質干細胞 (MSC) 的干預措施,這些干預措施可以是單獨使用,也可以與其他治療方法相結合。另一方面,對照組接受非MSC療法,這些療法可以是常規療法、安慰劑等。
- 評估指標:結果包括針對各種炎性關節炎病癥的療效測量,例如西安大略和麥克馬斯特大學骨關節炎 (WOMAC) 指數(針對骨關節炎 (OA))和類風濕性關節炎 (RA) 的疾病活動指數,以及安全性指標。
間充質干細胞移植治療自身免疫及風濕免疫疾病的療效和安全性分析結果
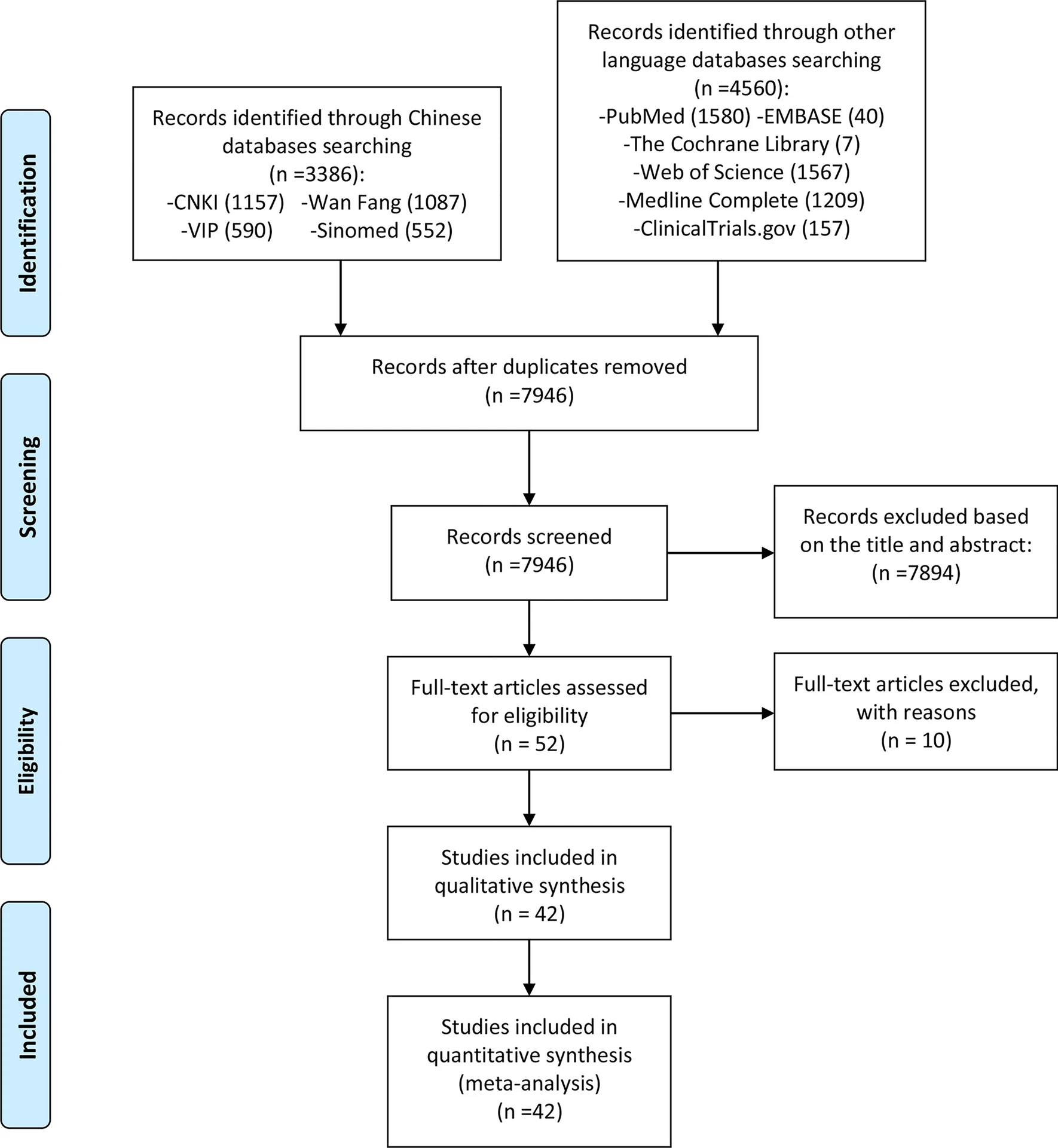
搜索結果:本研究初步確定了7938篇相關文章。在根據標題和摘要審查排除7891篇文章后,對52篇文章進行了全文審查。根據納入和排除標準進一步篩選后,共納入42篇文章,未納入10篇文章(圖1)。
納入試驗的描述:納入的隨機對照試驗涵蓋8種類型的風濕免疫和骨疾病,包括RA、OA、脊柱關節炎、系統性硬化癥關節炎、SLE、炎癥性腸病、多發性硬化癥、原發性干燥綜合征 (PSS)。一些RCT由多個組組成,為了進行薈萃分析,它們被分為a、b和c亞組。
間充質干細胞治療脊柱關節炎的結果
僅有1項RCT研究了MSC在強直性脊柱炎治療中的應用。
2020年Su等人進行的一項研究表明,經過六個月的MSC治療后,與使用Fliximab的治療相比,整體療效可能有所改善。此外,MSC治療顯示紅細胞沉降率、細胞間粘附分子和血清TNF-α水平降低。值得注意的是,它在緩解疼痛和改善活動能力方面表現出良好的效果。
間充質干細胞治療類風濕關節炎的結果
間充質干細胞(MSC)治療類風濕性關節炎(RA)的安全性和有效性在三項隨機對照試驗(RCT)中得到了評估。總體結果表明,MSC治療對RA患者通常耐受性良好且安全。
álvaro-Gracia等人(2017)發現,部分患者實現了ACR20、ACR50和ACR70的病情改善,但達到50%或70%改善的患者比例較低。
Yang等人(2018)則證明,MSC治療能顯著降低疾病活動度并改善臨床癥狀,效果可持續12個月,臨床有效率達54%。此外,治療還減少了患者對醋酸潑尼松的依賴,并調節了免疫反應,如增加Tregs細胞比例、降低Th17細胞比例以及減少炎癥因子IL-6和TNF-α水平。
Shadmanfar等人(2018)也發現,MSC治療改善了患者的站立時間、WOMAC評分,并減少了對甲氨蝶呤和潑尼松龍的依賴,超過50%的膝關節受累患者疼痛顯著減輕。這些研究支持MSC作為RA治療的潛在有效方法。
間充質干細胞治療系統性硬化癥的結果
一項隨機對照試驗(RCT)評估了自體脂肪再生細胞(ADRC)療法對系統性硬化癥(SSc)患者手部功能的療效。結果顯示,與安慰劑組相比,ADRC治療組患者的手部功能略有改善,但未達到統計學顯著性。
在彌漫性皮膚SSc(dcSSc)患者中,48周時Cochin手部功能量表(CHFS)評分和健康評估問卷殘疾指數(HAQ DI)分別改善了6.3分和0.17分。超過一半的dcSSc患者報告CHFS和HAQ DI有顯著改善。ADRC治療耐受性良好,手術涉及提取少量脂肪組織并進行細胞治療。
盡管結果未達到統計學意義,但觀察到的趨勢表明ADRC治療對dcSSc患者可能有效,強調了進一步臨床試驗的必要性。
間充質干細胞治療骨關節炎的效果
Bastos等人 (2020) 和Wong等人 (2013) 關注的是不同的臨床指標,但未報告我們研究中報告的具體結果。在Bastos等人 (2020) 的研究中,他們觀察到,與皮質類固醇組相比,單獨使用MSCs或MSCs與皮質類固醇聯合治療的組在大多數KOOS領域和總體評分中表現出顯著更高的改善百分比 (P<0.05)。
VAS評分
Hernigou等人(2021):對接受全膝關節置換術(TKA)的患者進行單膝治療,同時對側膝關節軟骨下骨病變部位注射MSCs。結果顯示,24個月內股骨內側間室骨髓病變體積縮小,患者報告的VAS評分顯著下降。
Lee等人(2019):與生理鹽水組相比,MSC治療后VAS評分顯著降低。
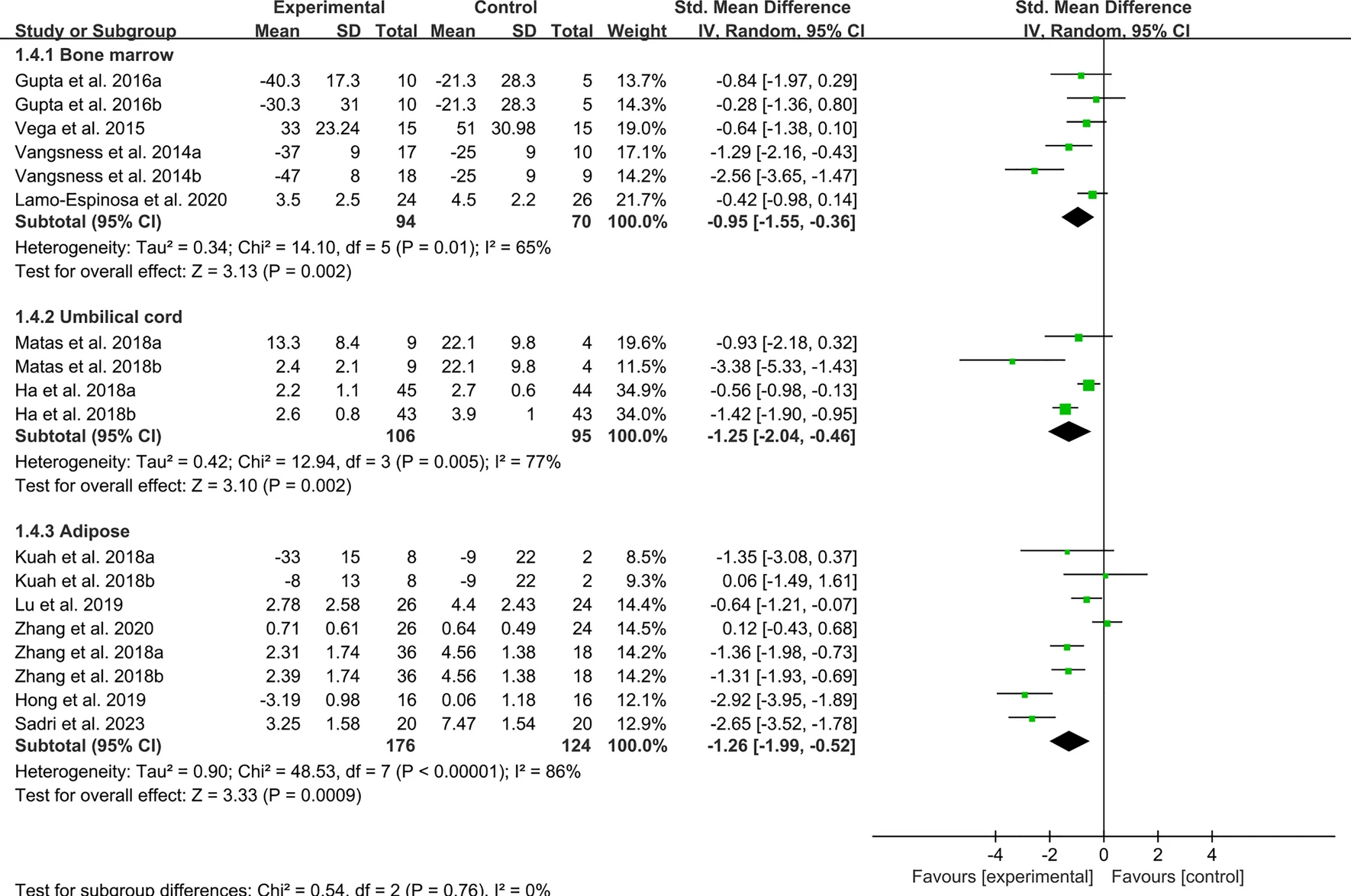
Meta分析(12項RCT):MSCs治療后骨關節炎患者的VAS評分顯著降低(圖2),盡管亞組間存在顯著異質性,需使用隨機效應模型。
WOMAC評分
WOMAC疼痛:Lee等人(2019)和Freitag等人(2019)發現與生理鹽水組相比,MSC治療后WOMAC疼痛評分顯著下降(P<0.05)。
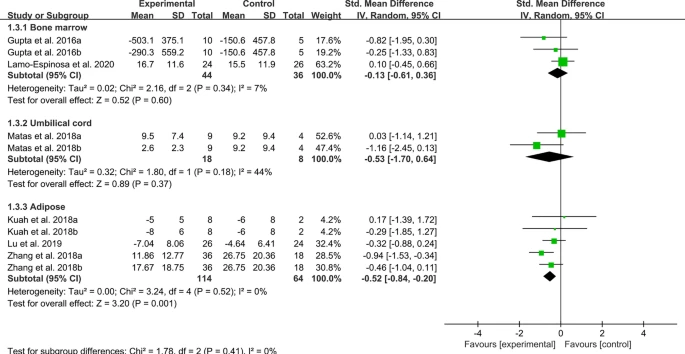
Meta分析(9項RCT):MSC治療顯著降低WOMAC疼痛評分,尤其在脂肪亞組中;骨髓和臍帶亞組未見顯著改善(圖3)。

WOMAC僵硬程度:通過Meta分析(6項RCT)分析發現,MSCs治療后WOMAC僵硬程度無顯著改善(圖4)。

WOMAC身體功能:通過Meta分析(6項RCT)發現,MSCs治療顯著降低WOMAC疼痛評分,尤其在脂肪亞組中;骨髓和臍帶亞組未見顯著改善(圖5)。
總WOMAC評分:通過Meta分析(6項RCT)發現,MSCs治療降低脂肪亞組和臍帶亞組的總WOMAC評分,但骨髓亞組未見顯著改善(圖6)。

不良事件:通過15項研究報告,匯總發現MSCs治療后未報告重大不良事件。
Meta分析:與對照組相比,MSC治療未增加不良事件發生率(圖7),異質性較低,使用固定效應模型。
結論:MSCs治療在改善骨關節炎患者的VAS評分和WOMAC疼痛評分方面顯示出顯著效果,尤其在脂肪來源的MSCs中表現更為明顯。然而,WOMAC僵硬程度未見顯著改善。MSCs治療安全性良好,未增加不良事件發生率。
這些結果支持MSCs作為骨關節炎治療的潛在有效方法,但仍需進一步研究以優化治療方案。
間充質干細胞治療系統性紅斑狼瘡(SLE)
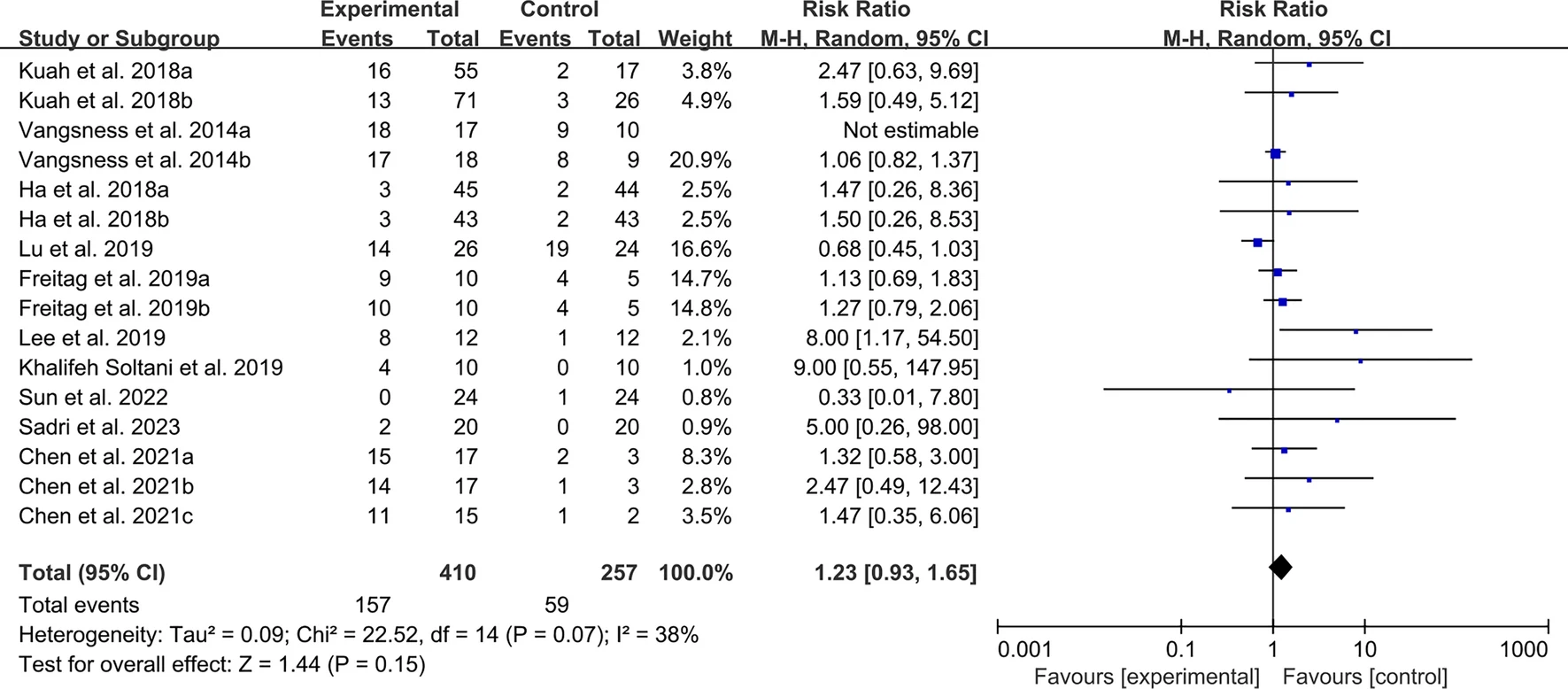
系統性紅斑狼瘡疾病活動指數 (SLEDAI):兩項RCT報告了SLEDAI。異質性檢驗表明異質性較低,因此需要使用固定效應模型。研究結果表明,與對照組相比,MSC治療可能降低SLEDAI(圖8)。
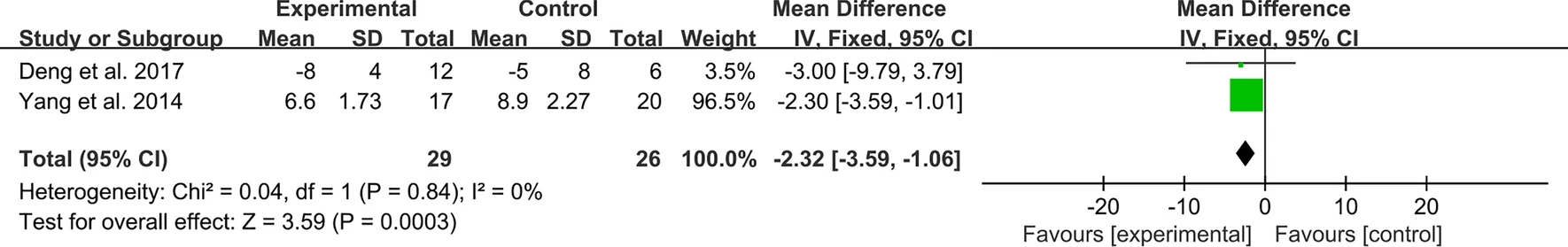
尿蛋白:兩項RCT報告了尿蛋白。異質性檢驗表明異質性較低,因此需要使用固定效應模型。研究結果表明MSC治療可能與對照組相比降低尿蛋白(圖9)。
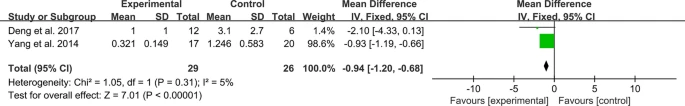
血清C3:兩項RCT報告了血清C3。異質性檢驗表明異質性較低,需要使用固定效應模型。研究結果表明MSC治療可能使C3水平與對照組相比有所升高(圖10)。
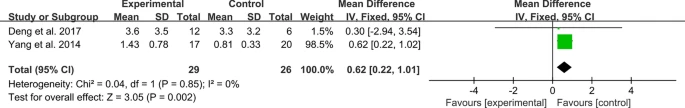
不良事件:兩項RCT報告了血清不良事件。異質性檢驗表明異質性較低,需要使用固定效應模型。研究結果表明MSC治療與對照組相比不會增加不良事件的發生率(圖11)。
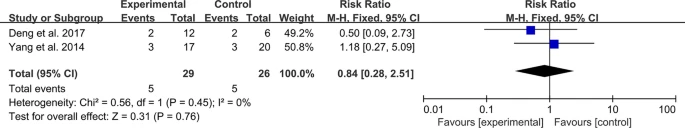
間充質干細胞治療炎癥性腸病
2019年歐洲克羅恩病和結腸炎組織關于克羅恩病和結腸炎的指南總結了幾項涉及干細胞治療的臨床試驗結果,得出結論認為同種異體MSC療法對于治療克羅恩病相關的復雜性肛瘺是安全有效的。
后續臨床研究注重長期隨訪數據,結果顯示,超過50%的患者在接受MSC治療后的52周隨訪中仍然看到治療效果,并且臨床獲益可維持長達156周,且沒有腫瘤形成或異位組織發育等潛在不良反應。
本次系統評價與薈萃分析共納入4個RCT,薈萃分析結果顯示患者臨床療效有所提高,兩組間不良事件發生率無統計學差異。
臨床療效:共納入4個RCT,異質性檢驗顯示異質性較低,需采用固定效應模型,結果顯示MSC治療組臨床療效可能低于對照組(圖12)。
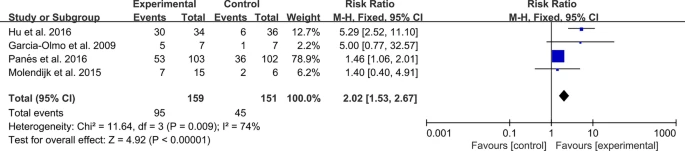
不良事件:共納入4個RCT,異質性檢驗顯示異質性較低,需采用固定效應模型,結果顯示MSC治療組與對照組相比,不會增加不良事件發生率(圖13)。
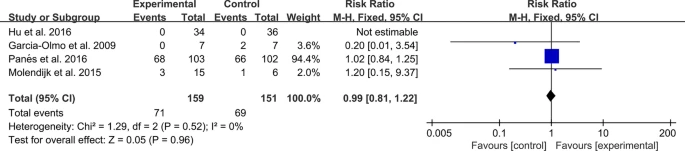
間充質干細胞治療多發性硬化癥
2009年首次報道了利用臍帶間充質干細胞 (hUC-MSC) 成功治療多發性硬化癥,當時一名MS患者在接受hUC-MSC移植后感覺功能和肌肉力量顯著改善。為期一年觀察期的臨床試驗表明,hUC-MSC治療組未出現顯著不良反應。此外,接受hUC-MSC治療的MS患者的復發率較低。炎性細胞因子檢測顯示,治療組的免疫功能從Th1轉向Th2,hUC-MSC治療組的HGF表達增加。
本系統綜述與薈萃分析共納入5個RCT,本研究顯示與對照組相比,MSC對病變數量、病變體積及EDSS均無明顯改善,由于RCT數量過少,尚需更多RCT來證實或修正本研究結果。
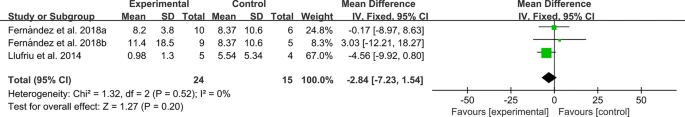
病變數量和病變體積:2項RCT報告了病灶數量和體積,對于病灶數量,異質性檢驗表明異質性較低,需采用固定效應模型。結果顯示,兩組間病灶數量差異無統計學意義(圖14)。
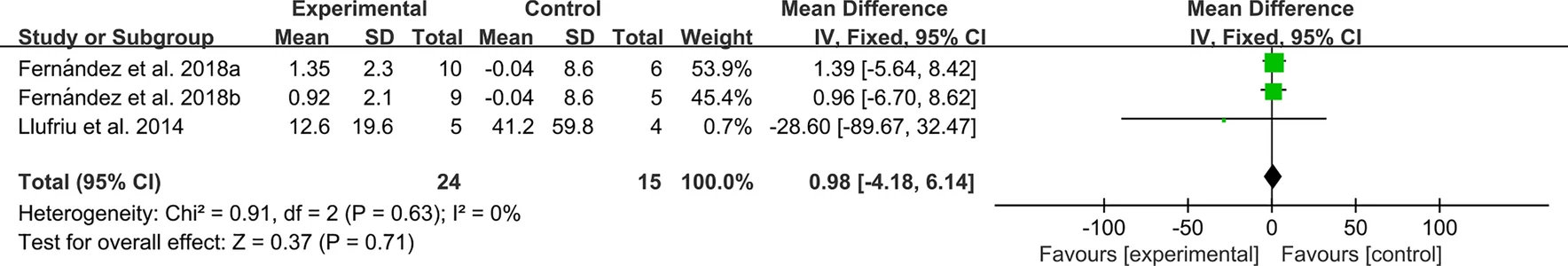
對于病灶體積,異質性檢驗顯示異質性較低,需采用固定效應模型,結果顯示兩組間病灶體積差異無統計學意義(圖15)。
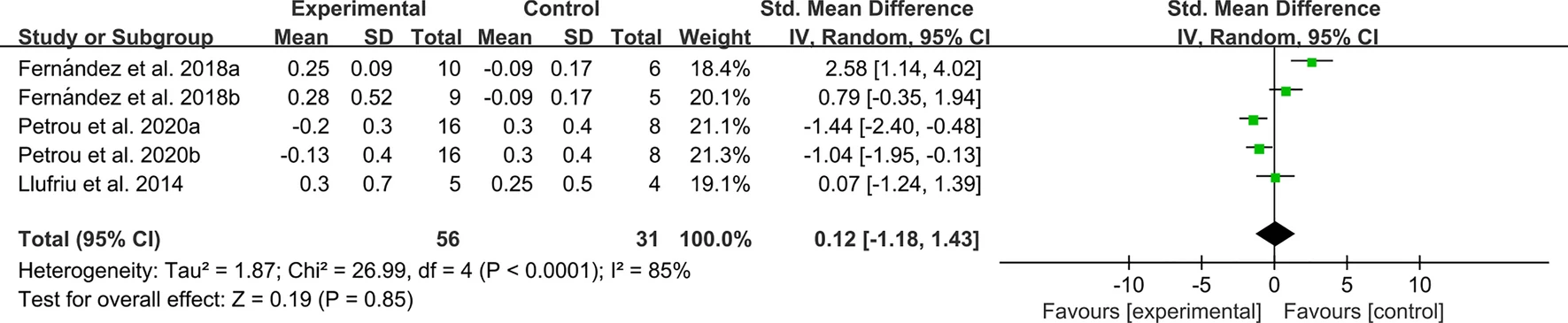
擴展的殘疾狀況量表:3個RCT報告了可提取進行meta分析的EDSS數據。異質性檢驗表明異質性較高,需采用隨機效應模型。結果顯示兩組間EDSS差異無統計學意義(圖16)。
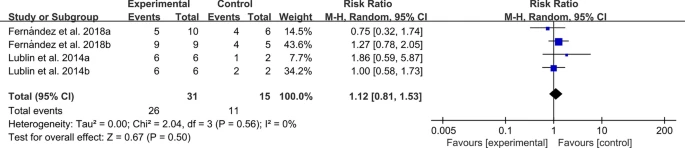
不良事件:兩項RCT報告了不良事件。異質性檢驗表明異質性較高,需要使用隨機效應模型。研究結果表明,與對照組相比,MSC治療不會增加不良事件的發生率(圖17)。
間充質干細胞治療原發性干燥綜合征
使用MSC治療PSS的RCT僅有1個。
在2023年Li等人的研究中,共有64名受試者成功完成治療和隨訪評估。治療三個月后,唾液和淚腺分泌明顯改善。值得注意的是,ADSCs治療后,ESSDAI和ESSPRI評分也顯著改善。此外,在某些隨訪時間點,兩組之間的IgG、IgM、C3、C4和ESR水平顯著降低。
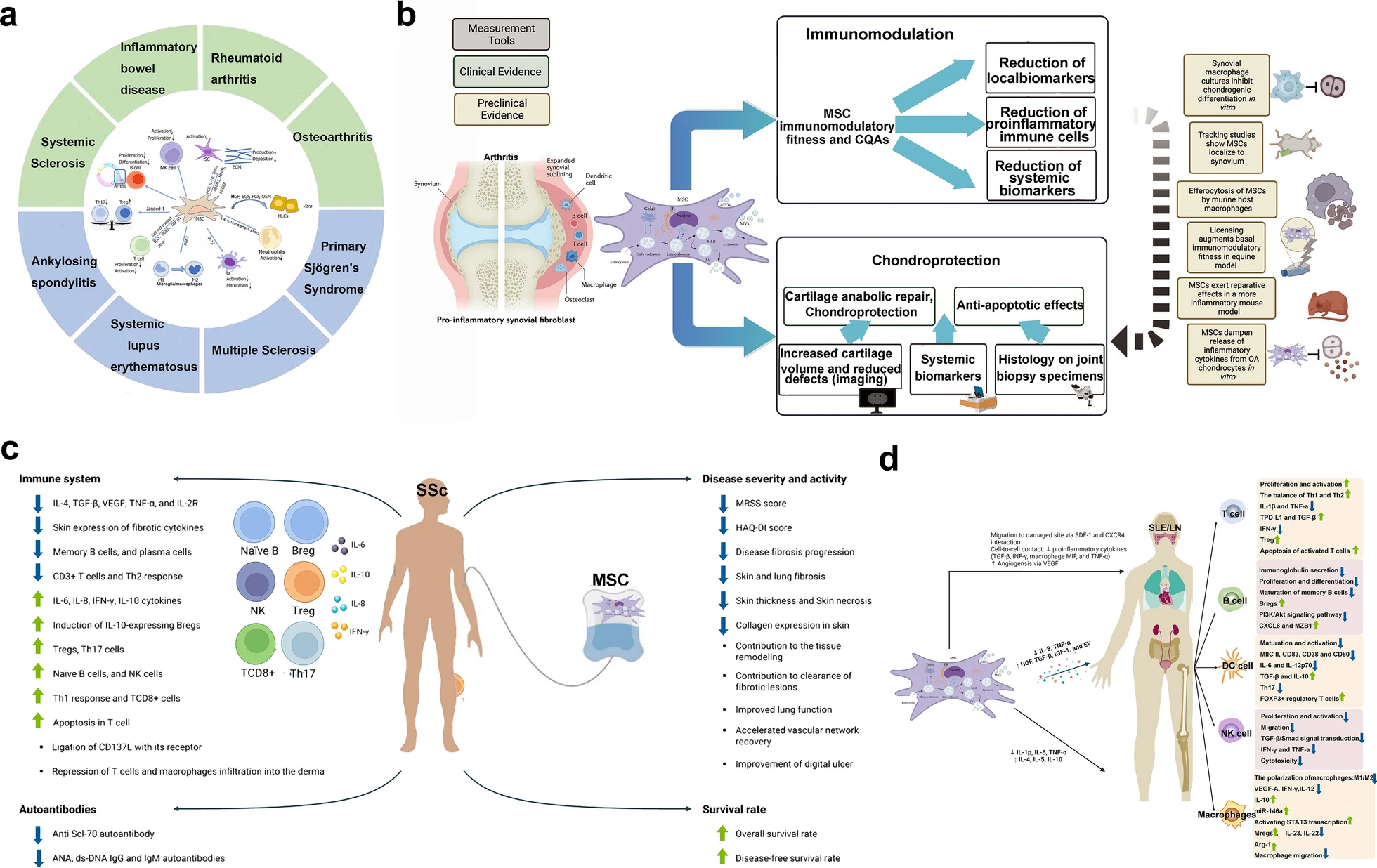
間充質干細胞對自身免疫及風濕免疫疾病的治療作用
背景:風濕性免疫疾病是由遺傳和環境因素共同引發的自身耐受性破壞或免疫細胞異常調節引起的。傳統治療方法依賴免疫抑制劑,但長期使用可能導致感染風險增加和惡性腫瘤發生。
相比之下,間充質干細胞(MSCs)具有獨特的免疫調節特性,能夠通過協調抗炎因子釋放、促進免疫耐受和維持體內平衡來發揮作用。
間充質干細胞的免疫調節特性
1. 低免疫原性:MSCs能夠逃避同種異體T細胞和自然殺傷(NK)細胞的識別,延長在不同宿主中的存活時間。
2. 雙向免疫調節:MSCs通過直接細胞間相互作用和分泌可溶性因子(如IDO、NO、PGE2和IL-10)調節免疫反應。
3. 調節先天性和適應性免疫:
- T細胞:抑制T細胞功能和增殖,促進調節性T細胞亞群。
- B細胞:抑制B細胞增殖、分化和免疫球蛋白產生。
- 樹突狀細胞:抑制其成熟。
- 巨噬細胞:引導其進入抗炎狀態。
- NK細胞:抑制其活性。
間充質干細胞治療自身免疫及風濕病性疾病的機制
- 抗炎作用:通過分泌細胞因子和微小RNA的細胞外囊泡,調節炎癥反應。
- 組織修復:通過調節IGF-1、TGF-β和Wnt等信號通路,促進組織修復。
- 適應性免疫調節:
- T細胞:抑制T細胞增殖,誘導T細胞耐受。
- B細胞:通過PD-1/PD-L1相互作用抑制B細胞功能。
臨床應用前景
- 替代傳統療法:MSCs有望替代傳統免疫抑制劑,減少副作用。
- 標準化治療:通過標準化細胞制劑和制造程序,推動細胞療法的發展。
- 未來展望:MSCs在治療類風濕性關節炎等風濕免疫疾病中顯示出潛力,預示著增強治療前景(圖18)。
使用間充質干細胞治療自身免疫性疾病和風濕性疾病的建議與挑戰
背景:間充質基質細胞(MSCs)在治療系統性紅斑狼瘡(SLE)、原發性干燥綜合征(PSS)和系統性硬化癥(SSc)等自身免疫性疾病中顯示出潛力,并在多個國家獲得監管批準。然而,由于MSC來源、培養技術和治療方案的多樣性,其療效在不同研究中存在不一致性,導致臨床結果差異顯著。
建議
- 聯合治療:MSC療法應與其他治療方法結合使用,以最大化療效,而非單獨依賴MSC。
- 最佳劑量:推薦MSC劑量為(1-2) ×10^6細胞/kg,最大劑量不超過2×10^6細胞/kg。
- 早期干預:MSC治療在疾病早期階段效果更佳,晚期療效可能降低。
- 個體化方案:治療方案應根據患者的具體情況定制,而非標準化。
- 多次給藥:多次給藥可能比單次應用更有效。
- 年齡無限制:MSC療法適用于所有年齡段患者。
- 進一步研究:需要更多臨床研究以優化針對不同自身免疫性疾病的MSC治療方案。
挑戰
- 療效不一致:MSC來源、培養技術和治療方案的多樣性導致臨床結果差異。
- 大規模臨床試驗需求:需要更多大規模隨機對照試驗(RCT)以全面評估MSC的療效和安全性。
結論
綜上所述,間充質基質細胞移植在治療自身免疫及風濕免疫疾病方面展現出了令人矚目的療效,無論是在調節免疫紊亂、減輕炎癥反應,還是促進組織修復與再生上,都有積極的表現。其相較于傳統治療手段以及其他新興細胞療法的優勢,如低免疫原性、多向分化潛能和免疫調節特性,使其在安全性上也更具保障,極大降低了不良反應的發生風險。
然而,我們也必須清醒地認識到,目前該療法仍處于不斷探索和完善的階段。盡管現有的研究成果令人振奮,但未來還需要更多大規模、多中心、長期隨訪的臨床試驗,進一步明確其最佳治療方案,包括細胞來源、劑量、移植途徑和療程等。同時,深入探究間充質基質細胞發揮作用的具體分子機制和信號通路,也將為優化治療策略提供堅實的理論基礎。相信在科研人員和臨床醫生的共同努力下,間充質基質細胞移植有望成為治療自身免疫及風濕免疫疾病的常規且有效的手段,為廣大患者帶來更為持久、穩定的健康福祉,徹底改寫這類疾病的治療格局。
參考資料:[1]:Zeng, L., Liu, C., Wu, Y. et al. Efficacy and safety of mesenchymal stromal cell transplantation in the treatment of autoimmune and rheumatic immune diseases: a systematic review and meta-analysis of randomized controlled trials. Stem Cell Res Ther 16, 65 (2025). https://doi.org/10.1186/s13287-025-04184-x
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加微信
掃碼添加微信