神經退行性疾病,如阿爾茨海默病(AD)、帕金森病(PD)和肌萎縮側索硬化癥(ALS),一直是現代醫學面臨的重大挑戰。隨著人口老齡化加速,這類疾病的患病率逐年攀升,不僅嚴重影響患者的生活質量,也給社會醫療體系帶來沉重負擔。盡管過去幾十年間,研究者們在病理機制探索和藥物研發方面取得了諸多進展,但目前的治療手段大多仍停留在緩解癥狀層面,真正能夠延緩甚至逆轉疾病進程的療法仍顯匱乏。
在這種背景下,干細胞療法和工程化外泌體逐漸走入公眾與學界的視野,代表著一種新的治療范式。干細胞移植為修復受損神經組織提供了可能,而外泌體作為細胞間通訊的重要媒介,正被賦予藥物遞送與神經保護的新使命。二者的結合,或許正預示著未來神經退行性疾病治療的方向。
重塑治療神經退行性疾病的未來:干細胞與工程化外泌體的臨床轉化進展
近日,國際期刊《中樞神經系統治療》雜志發表的一篇文獻綜述,系統回顧了“干細胞和外泌體治療神經退行性疾病的臨床試驗進展和前景”。該綜述對94項針對AD、PD、ALS和亨廷頓病(HD)的干細胞臨床試驗進行了評估,并探討了基于干細胞來源外泌體的新興療法[1]。

其結果表明,外泌體能夠穿越血腦屏障,將治療分子直接遞送至腦部,為干細胞移植提供了一種侵入性更低的替代方案。尤其是間充質干細胞(MSC)來源的外泌體,在臨床前模型中展現出減少神經炎癥、氧化應激和促進神經元再生的潛力。
干細胞治療神經退行性疾病的概述
干細胞療法通過修復受損腦組織和減緩病情進展,為治療神經退行性疾病(ND)帶來了新的希望。多種干細胞類型,包括神經干細胞(NSC)、間充質干細胞(MSC)、誘導多能干細胞(iPSC)和胚胎干細胞(ESC),已被證實能夠替換丟失的神經元、修復受損腦回路并整合入腦組織,從而改善患者的認知與運動功能。
臨床試驗概況:為系統分析該領域的臨床研究進展,我們從ClinicalTrials.gov數據庫篩選出94項相關試驗。篩選過程基于特定疾病關鍵詞搜索,并嚴格排除了未使用干細胞療法及處于暫停、終止等狀態的研究。
最終納入的試驗根據招募狀態被分類為“已完成”或“正在進行”,并按臨床階段(包括未知階段NA)進行歸納,從而清晰展示了干細胞治療各類神經退行性疾病所達到的最新研發階段。
使用干細胞治療上述ND的初始臨床試驗始于2007年,首先是ALS,隨后2011年是AD和PD,后來在2014年是HD。這些試驗主要集中于評估干細胞在ND中的效果,并旨在評估通過各種輸送方式(包括靜脈內或鞘內注射以及直接移植到腦內)將干細胞移植到患者體內的安全性和可行性。
在94項臨床試驗中,如果我們忽略那些研究狀態未知的,則總共有3項3期試驗(1項針對ALS已完成、1項正在進行,1項針對HD正在進行),10項2期試驗(2項針對AD正在進行,2項針對PD已完成、1項正在進行,2項針對ALS已完成、2項正在進行,1項針對HD已完成),以及1項針對ALS已完成的2/3期試驗。其余大部分為1期和1/2期試驗,以及少數早期試驗(圖1)。

總計有超過8000名參與者(患者和健康對照者)參加了這四種疾病的干細胞治療試驗。值得注意的是,其中近70%的參與者參加了AD試驗(圖2)。

各類干細胞的應用與挑戰
神經干細胞(NSC):在中樞神經系統 (CNS) 的發育過程中,神經干細胞 (NSC) 具有獨特的自我更新能力,能夠分化成神經元和神經膠質細胞,這使其特別適合用于治療神經退行性疾病 (ND) 。已證明NSC移植可通過各種機制預防神經退行性變并促進再生,包括增強神經元可塑性、減少神經炎癥、產生神經營養因子以及修復死亡細胞。
然而,它們的使用也有局限性。NSC主要存在于成人大腦的特定區域,因此從活體捐獻者處獲取它們用于治療目的并不切實際。此外,從胎兒大腦中獲取NSC會引發有關可能利用人類胎兒的倫理擔憂。
間充質干細胞(MSC):MSC通常來源于骨髓、脂肪組織或臍帶組織,是臨床試驗中使用最廣泛的干細胞之一(圖3A、B),因為它們能夠改變局部微環境、支持神經發生、促進細胞修復和調節免疫反應,從而可能改善認知和運動功能。它們的免疫調節作用和營養因子的分泌使其成為治療ND的有吸引力的選擇,有可能緩解神經炎癥并增強組織修復。MSC通常被認為具有良好的安全性,因為它們不易形成腫瘤,并且可用于自體療法以減輕免疫排斥反應。
但其臨床應用仍面臨挑戰:包括移植后細胞存活率低、定向分化為神經細胞困難,以及可能因反復注射或MHC I類分子表達引發免疫反應的風險。
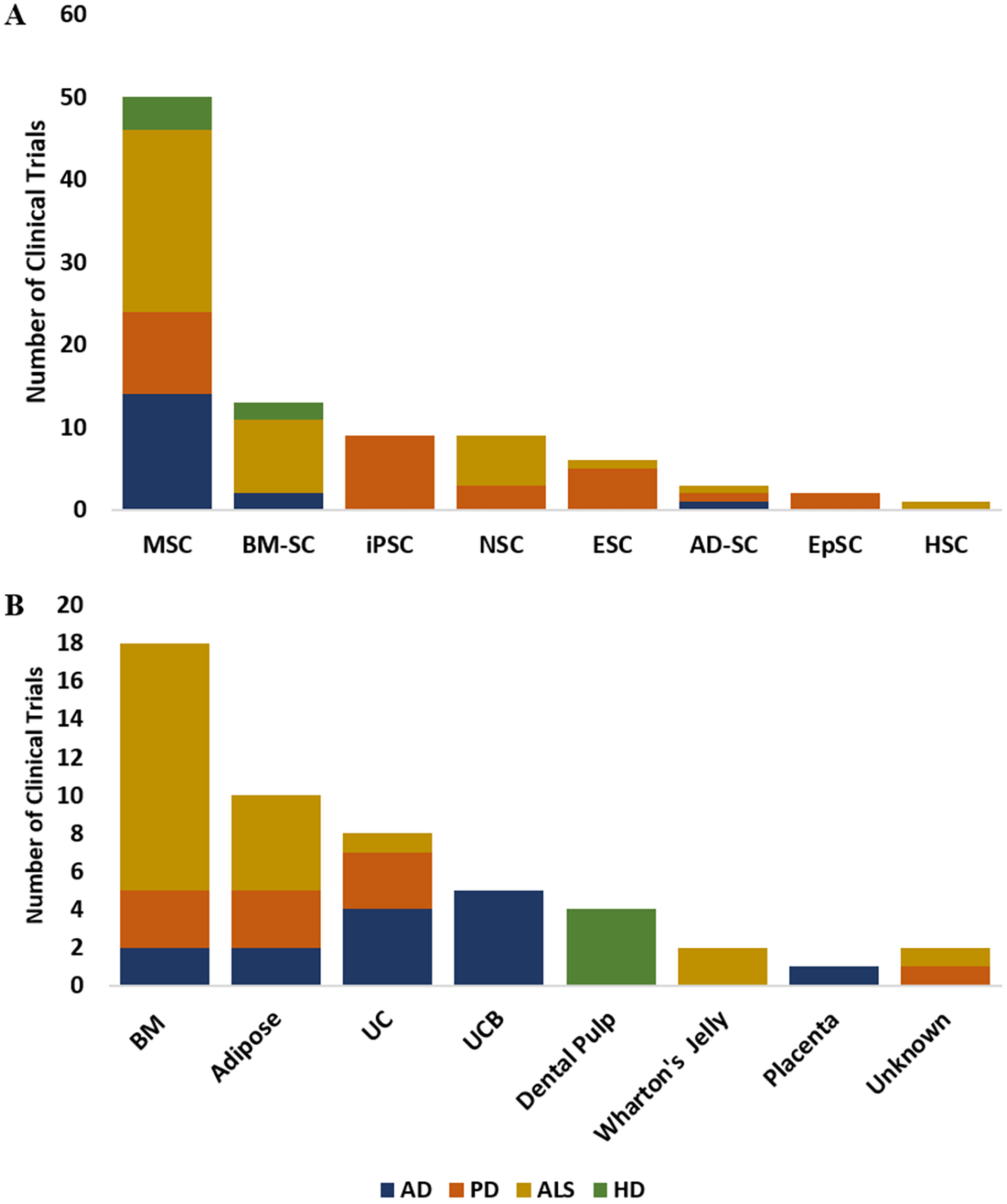
胚胎干細胞(ESC):胚胎干細胞(ESC)因其具有分化為所有細胞類型的強大潛力而備受關注,但受限于倫理爭議,其在神經退行性疾病(ND)領域的臨床試驗數量較少,目前僅有6項,主要集中于帕金森病(PD)和肌萎縮側索硬化癥(ALS)。
誘導多能干細胞(iPSC):相比之下,誘導多能干細胞(iPSC)通過重編程體細胞獲得,在保留多能性的同時有效規避了倫理問題,已成為更具應用前景的替代策略;現有臨床試驗主要圍繞PD展開,通過將iPSC分化為多巴胺能祖細胞進行腦內移植,且研究方向正逐漸拓展至基于iPSC的外泌體療法,以提升分化的可控性并降低免疫風險。
供體來源選擇
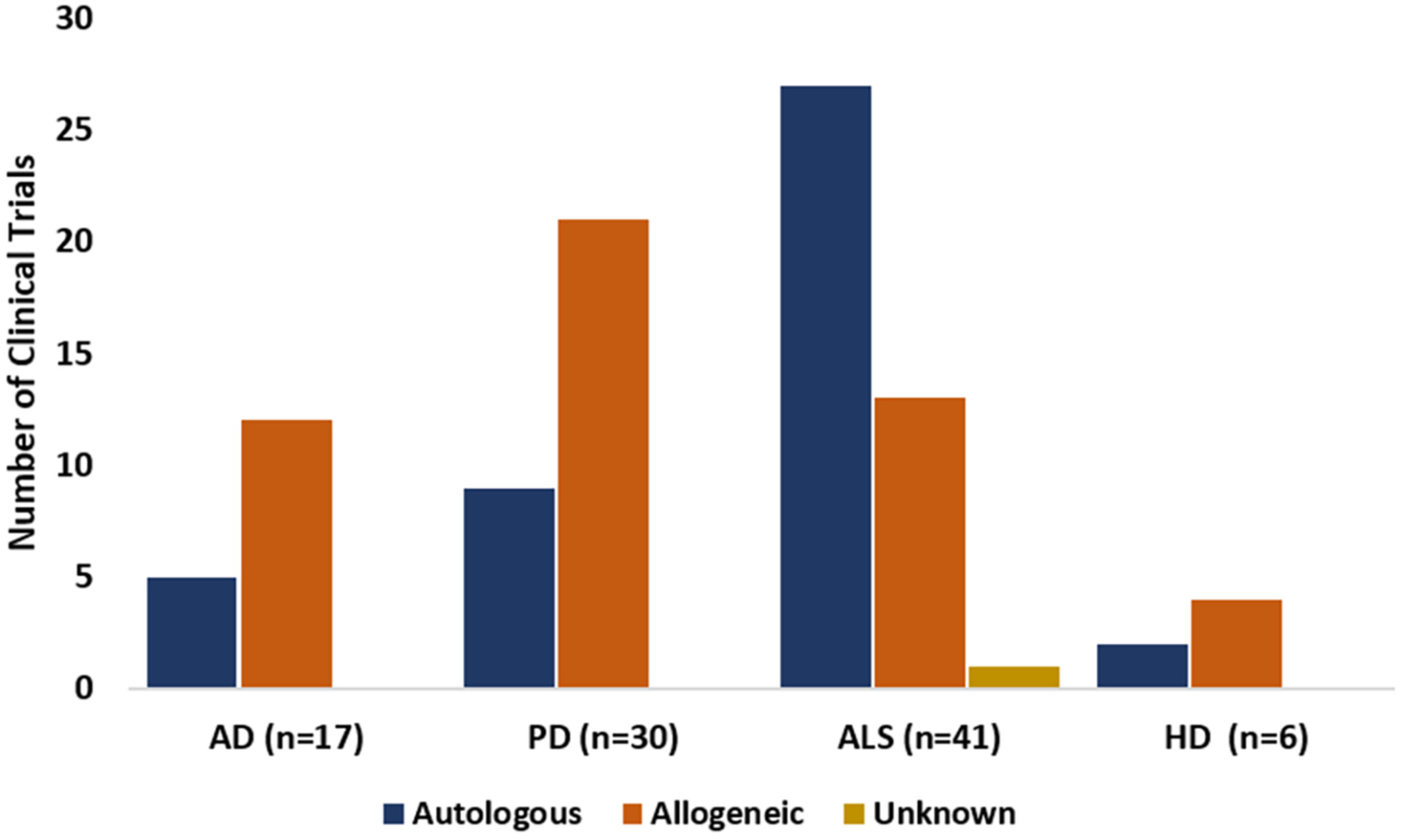
干細胞供體來源主要包括自體(來自患者自身)和異體(來自他人)。異體來源在AD和PD中較常見,可提供更健康、豐富的細胞,但存在免疫排斥風險;自體療法在ALS中應用較多(圖4),無排斥問題但可能受患者年齡和病情影響細胞質量。最終選擇需結合疾病類型、患者狀況及細胞質量而定。
干細胞外泌體在神經退行性疾病中的特征與功能
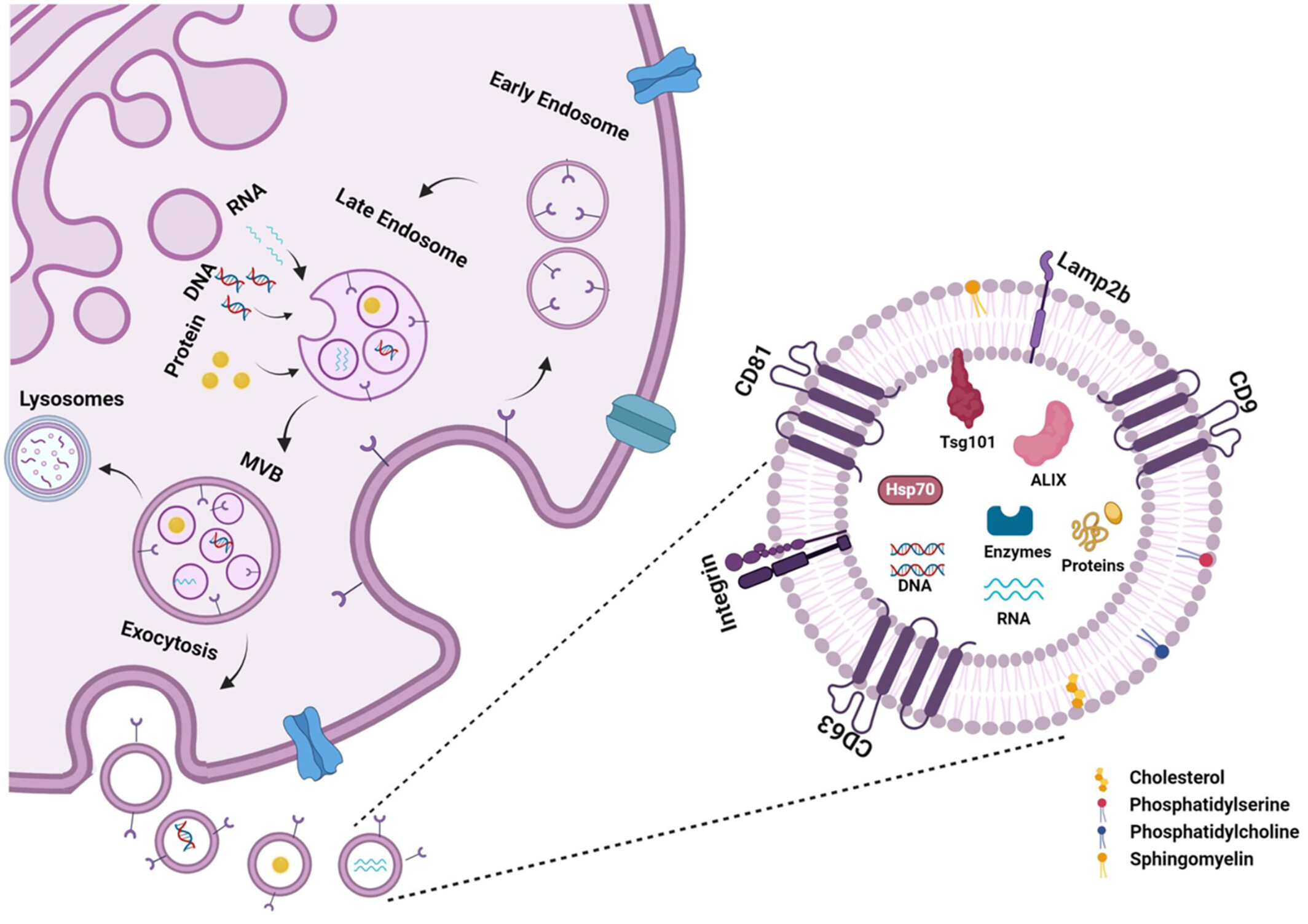
特征與生物學功能:在神經退行性疾病的背景下,外泌體是直徑30-150納米的細胞外囊泡,由脂質雙層膜(含鞘磷脂、膽固醇等)構成,表面攜帶CD9、CD63、CD81等蛋白標志物,內部包裹miRNA、蛋白質等生物活性分子。
它們在中樞神經系統中維持大腦內環境平衡,參與調控突觸可塑性、促進神經發生、支持髓鞘形成和驅動神經修復再生,并通過傳遞遺傳信息調控基因表達,發揮神經保護、抑制凋亡、調節氧化應激和炎癥反應等作用。
治療潛力:基于其功能,外泌體(尤其是MSC和NSC來源)在ND治療中展現出巨大潛力。MSC外泌體通過傳遞VEGF、TGF-β等因子和miR-21促進血管生成、抑制凋亡和減輕炎癥;NSC外泌體則富含BDNF和miR-124等,直接促進神經元分化、突觸形成和神經保護。其天然穿越血腦屏障的能力,使其成為極具前景的無細胞治療策略和藥物遞送載體。
外泌體的生物合成:如圖5所示 ,外泌體的生物合成始于真核細胞的內體系統,始于細胞質膜內陷形成早期內體。這些早期內體隨后成熟為晚期內體,稱為多泡體 (MVB)。在此成熟過程中,內體膜向內出芽進入MVB腔,形成腔內囊泡 (ILV)。MVB可以與溶酶體或自噬體融合降解,或轉運至質膜,在那里它們融合并將ILV釋放到細胞外環境中,形成外泌體。
干細胞外泌體在治療神經退行性疾病中的潛力
外泌體在神經性癡呆(ND)中的治療潛力源于其能夠傳遞神經保護和再生信號、穿過血腦屏障 (BBB) 并最大限度降低干細胞治療相關風險。臨床前研究表明,外泌體能夠在動物模型中傳遞神經保護藥物、減輕神經炎癥并促進神經元再生,這凸顯了其藥用潛力。
干細胞外泌體治療阿爾茨海默病
MSC衍生的外泌體具備抗炎、神經保護和促進再生能力,能緩解神經炎癥、促進神經重塑和血管生成,在動物模型中減少炎癥、改善記憶。
NSC外泌體同樣可促進神經元存活、刺激神經發生,并降低磷酸化tau和β-淀粉樣蛋白水平。星形膠質細胞和小膠質細胞來源的外泌體也顯示治療潛力,如調節突觸活動、調控炎癥反應(如促進M2極化)等。此外,含鞘糖脂的外泌體能減輕淀粉樣病理,可能充當清除Aβ的“信使”。
干細胞外泌體治療帕金森病
外泌體在帕金森病(PD)中的治療潛力已在臨床前研究中得到廣泛探究,揭示了體外和體內模型中神經保護的多種機制和重大前景。這些模型凸顯了MSC和NSC衍生的外泌體在減輕PD病理特征方面的功效。
富含神經營養和抗炎因子的MSC衍生外泌體已被證實能夠減少α-突觸核蛋白(α‐syn)聚集、促進自噬、增強多巴胺能神經元存活并改善運動障礙。例如,它們通過促進腦微血管內皮細胞的血管生成改善神經血管功能,抑制小膠質細胞活化并減少神經炎癥。
干細胞外泌體治療萎縮側索硬化癥
干細胞外泌體在肌萎縮側索硬化癥(ALS)中展現出多重保護作用。脂肪來源干細胞(AD-SCs)外泌體能夠減緩SOD1蛋白聚集、改善線粒體功能,并在氧化應激環境下降低細胞損傷、提升細胞存活率。在ALS動物模型中,無論是靜脈注射還是鼻腔給藥,這些外泌體都能跨越血腦屏障并精準定位受累腦區,從而改善小鼠的運動功能,顯示出良好的神經保護效果和天然靶向性。
此外,間充質干細胞(MSC)外泌體同樣在ALS中具有治療潛力。它們可促進運動神經元的神經突起生長和形態改善,并攜帶多種抗氧化和抗炎基因,從而在正常和應激條件下均能增強神經元的存活與功能。這些研究結果表明,干細胞外泌體通過調控炎癥反應、緩解氧化應激和改善細胞能量代謝,為ALS的新型治療策略提供了堅實的理論與實驗基礎。
干細胞外泌體治療亨廷頓舞蹈癥
干細胞外泌體為治療亨廷頓舞蹈癥(HD)提供了一種極具前景的無細胞治療策略。其核心作用在于作為天然的納米級載體,能夠有效穿越血腦屏障,將具有治療價值的生物活性分子(如小干擾RNA和微小RNA)精準遞送至中樞神經系統的受損腦區。在HD中,這旨在降低突變亨廷頓蛋白(mHTT)的毒性聚集、促進神經營養因子(如BDNF)的生成,并最終發揮神經保護作用,延緩疾病進展。
其治療機制主要通過所攜帶的貨物分子來實現。例如,負載siRNA的外泌體可以特異性沉默突變型HTT基因的表達,從源頭上減少毒性蛋白的產生。同時,外泌體富含的特定miRNA(如miR-124)能夠通過抑制REST等關鍵靶點,重建受損的基因調控網絡,促進神經元存活和功能恢復。此外,源自干細胞(如脂肪來源干細胞)的外泌體本身還具有天然的神經保護特性,能夠減輕神經炎癥、改善細胞應激反應,從而為受損神經元提供一個更有利的微環境。
目前,關于使用源自干細胞(例如MSC、NSC或iPSC)的外泌體進行亨廷頓氏病治療的文獻非常有限。雖然干細胞衍生的外泌體因其神經保護特性而顯示出在各種神經退行性疾病中的治療潛力,但證明其在亨廷頓氏病模型中療效的具體臨床前研究卻很少。
干細胞來源的外泌體在ND中的臨床試驗
人們普遍認為,外泌體是治療多種疾病的一種很有前景的選擇。大量臨床前研究表明,外泌體可治療多種疾病。最近,外泌體已被用于臨床試驗,特別是從人類干細胞中獲得的外泌體。此外,外泌體在臨床應用中的主要用途包括作為生物標記物、提供基于外泌體的療法和輔助藥物輸送系統。目前,研究外泌體在NDs中應用的臨床試驗仍然很少,這反映了這一領域的新穎性。
一項正在招募的臨床試驗已完成Ⅰ期,旨在評估從人臍帶間充質干細胞(UC-MSC)分離的外泌體鼻用滴劑在ALS治療中的安全性和初步療效,并將在Ⅱ期階段進一步開展評估(ClinicalTrials.gov編號:NCT06598202)。
另一項尚未開始招募的新研究計劃探討將有氧運動與認知訓練相結合的長期干預項目對高風險AD患者認知能力及血液中神經外泌體突觸蛋白等生物標志物的影響。通過分析血液循環外泌體中的GAP43、神經顆粒蛋白、SNAP25和突觸囊泡蛋白等標志物,研究人員可以在臨床癥狀出現之前識別AD的早期跡象(ClinicalTrials.gov編號:NCT05163626)。
此外,還有一項臨床試驗評估了AD-MSC外泌體治療AD的安全性和療效,該試驗通過鼻腔給藥方式進行,結果顯示患者認知功能得到改善(ClinicalTrials.gov編號:NCT04388982)。
由于部分神經退行性疾病(ND)尚無外泌體療法,研究人員也探索了外泌體在診斷中的潛力。例如,一項觀察性研究通過分析血液成分(包括外泌體及其相關生物標志物)來研究神經認知障礙的影響因素,特別是AD(ClinicalTrials.gov編號:NCT03275363)。另一項研究則通過分析尿液外泌體尋找帕金森病(PD)的潛在生物標志物,結果發現富含亮氨酸重復激酶2(LRRK2)及其他蛋白質與PD的病理生理相關(ClinicalTrials.gov編號:NCT01860118)。
目前,雖然已有少數臨床試驗在探索外泌體治療AD和ALS,但針對PD和HD的臨床試驗尚未開展(表1)。

作為一種新穎且有前景的治療方式,外泌體療法仍需進一步研究和臨床驗證,以評估其在應對神經退行性疾病復雜性中的潛力。在早期開發階段,外泌體療法顯示出通過提供比干細胞干預更安全、更有效、更易獲取的治療方案,顯著提升ND治療的潛力。
結論與未來展望
本綜述重點介紹了干細胞治療神經性癡呆(ND),包括阿爾茨海默癥(AD)、帕金森病(PD)、肌萎縮性脊髓側索硬化癥(ALS)和亨廷頓氏病(HD)的進展。盡管取得了顯著進展,尤其是在早期臨床試驗中。
基于干細胞外泌體可緩解神經炎癥、減少氧化應激、促進神經元再生,并通過工程化手段提高靶向性。盡管臨床研究仍處于初步階段,且針對PD與HD的試驗有限,但隨著技術進步和生產標準化,未來有望提供更安全、高效、侵入性更低的治療方案,改善ND患者預后。未來的舉措應側重于擴大臨床試驗,以涵蓋更多ND,例如帕金森病(PD)和亨廷頓氏病(HD),同時解決外泌體生產的可擴展性和標準化問題。人們對外泌體療法日益增長的興趣,以及技術進步和對其治療潛力的深入理解,預計將推動ND治療技術的革命性發展。這些進步可能有助于更精準、更高效、侵入性更低的治療方案,從而改善這些ND患者的預后。
參考資料:
[1]:Isik S, Osman S, Yeman-Kiyak B, Shamshir SRM, Sanchez NME. Advances in Neurodegenerative Disease Therapy: Stem Cell Clinical Trials and Promise of Engineered Exosomes. CNS Neurosci Ther. 2025 Sep;31(9):e70577. doi: 10.1111/cns.70577. PMID: 40904199; PMCID: PMC12409071.
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加微信
掃碼添加微信