脊髓損傷(SCI)是一種毀滅性的中樞神經系統創傷,通常由外部機械力導致脊髓結構受損,引發損傷平面以下運動、感覺及自主神經功能障礙。全球有超過1500萬患者深受其害,中國患者人數估計超過300萬,且每年新增約10萬病例。SCI不僅造成患者終身殘疾,還帶來巨大的心理負擔和社會經濟壓力。
傳統治療手段如手術減壓、藥物和康復訓練,雖能在一定程度上穩定脊柱、減輕繼發損傷并改善部分功能,但均無法實現??神經結構的真正再生和功能的完全恢復??。血脊髓屏障的存在限制了藥物遞送,而中樞神經系統固有的低再生能力更使修復困難重重。
面對這一困境,??干細胞療法??憑借其獨特的自我更新、多向分化和分泌調節能力,成為再生醫學領域最具前景的治療方向。其中,??間充質干細胞(MSCs)和神經干細胞(NSCs)?? 是當前臨床研究的兩大主流策略,它們通過不同機制促進神經修復,為脊髓損傷患者帶來了新的希望
那么MSCs與NSCs哪種療法更適合特定的脊髓損傷?我們該如何選擇呢?本文將圍繞機制、證據與適應場景,逐一解析,幫助讀者理性判斷與決策。
間充質干細胞vs神經干細胞:治療脊髓損傷哪種更有效?
一、干細胞類型概述
1.1 間充質干細胞
來源??:MSCs是一種中胚層來源的多能成體干細胞,??獲取來源廣泛??,包括骨髓、脂肪組織、臍帶和胎盤等。其中,臍帶來源的MSCs(UC-MSCs)因增殖能力強、免疫原性低且無倫理爭議,在臨床應用中備受青睞。
??基本特性??:MSCs的核心優勢并非直接分化為神經細胞,而在于其強大的??免疫調節??和??旁分泌功能??。它們能分泌多種神經營養因子(如BDNF、GDNF)、抗炎因子(如IL-10)和促血管生成因子(如VEGF),從而改善損傷微環境、抑制凋亡、促進內源性修復。此外,MSCs易于在體外擴增,可進行自體移植,避免了免疫排斥問題
1.2 神經干細胞
來源??:NSCs是存在于神經系統中的一類干細胞,可直接從??胎兒腦或脊髓組織??中獲取。然而,隨著重編程技術的發展,通過誘導多能干細胞(iPSCs)定向分化為NSCs已成為主流趨勢,這不僅解決了倫理問題,還為實現“現貨型”細胞治療提供了可能。
??基本特性??:NSCs的核心能力是??多向分化潛能??,它能直接分化為構成神經系統的三大類細胞:神經元、星形膠質細胞和少突膠質細胞。因此,NSCs移植旨在直接??替代受損的神經細胞??,重建神經環路,并促進髓鞘再生以恢復信號傳導
| 特性 | 間充質干細胞(MSC) | 神經干細胞(NSC) |
|---|---|---|
| 主要來源 | 骨髓、脂肪、臍帶 | 胎兒神經組織、iPSC分化 |
| 分化潛能 | 有限神經分化,主要分化為支持細胞 | 可分化為神經元、星形膠質細胞、少突膠質細胞 |
| 主要機制 | 免疫調節、分泌神經營養因子、促進血管生成 | 替代受損神經元、重建神經網絡、形成髓鞘 |
| 優勢 | 免疫原性低、易于獲取、安全性較好 | 神經定向分化能力強、整合效率高 |
| 局限性 | 神經分化能力有限 | 來源受限、倫理爭議 |
二、作用機制對比
2.1 間充質干細胞的主要作用機制
MSCs治療脊髓損傷的主要機制不僅限于分化替代,而是通過多重旁分泌效應實現:
抗炎作用:調節小膠質細胞從促炎M1型向抗炎M2型轉化,降低腫瘤壞死因子-α(TNF-α)和白介素-1β(IL-1β)等炎性因子水平,減輕繼發性損傷;
分泌生長因子:產生多種神經營養因子,如BDNF、GDNF和NGF,促進神經元存活和軸突再生;
促進血管生成:通過分泌VEGF和Angiopoietin-1等因子,改善損傷局部血液供應,為神經修復提供營養支持;
減少細胞凋亡:抑制Caspase-3等凋亡相關蛋白表達,保護受損但尚未死亡的神經細胞。
2.2 神經干細胞的主要作用機制
NSCs則主要通過直接替代和結構重建發揮作用:
替代受損神經元:分化為功能性神經元,替代因損傷而死亡的神經細胞,直接參與神經信號傳導。研究表明,移植的NSCs可分化為運動神經元(占16%)、V2中間神經元(占11%)和dI4中間神經元(占29.4%)等多種功能細胞;
促進神經網絡重建:延伸神經纖維與宿主神經元形成突觸連接,重建神經信號通路。免疫熒光染色證實,移植細胞表達的人特異性突觸蛋白(hSyn)與宿主神經標志物(MAP2)存在共定位,表明真正實現了”信號互通”;
形成髓鞘:分化為少突膠質細胞,包繞受損軸突形成髓鞘,恢復神經傳導速度;
調節微環境:最新研究發現,NSCs同樣具有調節損傷局部微環境的能力,可抑制膠質瘢痕形成,為軸突再生”打開通道”。
三、臨床與實驗研究數據證據對比
3.1 間充質干細胞治療脊髓損傷患者的臨床數據
2025年3月6日,“國家兩委備案干細胞臨床研究·脊髓損傷患者招募”媒體發布會召開,西安醫院正式啟動了西北地區首個中樞神經損傷干細胞項目。該項目旨在通過間充質干細胞移植治療脊髓損傷,標志著從“不可逆”損傷到“功能重建”的重要臨床突破。[1]

在發布會上,院長詳細介紹了“間充質干細胞移植治療脊髓損傷”項目的申報背景及過程。他指出,試了手術、藥物等很多方法,多年來病情始終沒有進展,停留在同一療效上。傳統治療手段僅能通過手術減壓清理損傷部位,卻無法實現神經信號通路的再生修復。
基于此,賀院長帶領團隊開啟了干細胞療法的研究,希望通過精準的干細胞移植技術,重建受損神經系統的“通信網絡”,為患者提供新的治療途徑。
張偉主任在會上分享了項目的初步成果:參與臨床研究的6名脊髓損傷患者中,5例患者出現了神經功能的改善,4例患者運動功能顯著提升,其中2例患者的恢復情況尤為突出。一位完全性損傷患者在接受治療后,已經能夠在輔助下短暫站立,這表明細胞移植治療脊髓損傷具有可行性,并為進一步的臨床試驗提供了有力依據。
山西一名22歲的脊髓損傷患者,因高空墜落后只能坐輪椅,下肢持續打顫抽動,連在床上坐都困難。進行了干細胞移植術后,下肢肌肉逐漸有勁,現在已經能自行滾背和跪立了。
另一位脊髓損傷患者,平時走路只能借助于拐杖,在細胞移植術后一個月,他已經能扔掉拐杖輕松走路了。

3.2 神經干細胞移植治療脊髓損傷患者的臨床數據
2024年12月17日,加州大學圣地亞哥分校醫學院研究人員在行業期刊《細胞醫學報告》上發表了一篇關于《神經干細胞移植治療慢性胸椎損傷的單中心Ⅰ期臨床研究》的長期臨床和安全性結果。[2]
本次發布的I期臨床研究旨在評估神經干細胞移植治療慢性胸椎脊髓損傷的安全性和初步療效。研究選取了四名完全性ASIA-A級胸部SCI患者作為受試者,這些患者的損傷時間均超過一年,且在接受任何其他形式的有效治療后仍未見明顯好轉。

每位受試者接受了每個注射點含有2×105個神經干細胞,通過定制的立體定向設備,雙側注入損傷部位周圍的剩余組織及下方約一個節段的內側白質區,整個過程由術中熒光透視成像指導完成。
臨床結果:
1.神經系統反應概覽:按ISNCSCI隨訪,2名受試者(001、010)在移植后出現了明顯的神經學改善:001在移植后2年曾上升兩個節段,5年回落至上升1個節段;010則在整個5年隨訪期間保持了穩定的神經功能提升。
2.免疫抑制與免疫反應:四名受試者均在移植后12周停用他克莫司和霉酚酸酯;雖有一例(010)在6個月檢測到陽性抗HLA抗體,但并非針對供體特異性抗體,研究組認為這并非由NSC移植直接引起的免疫排斥反應。
3.疼痛與生活質量:疼痛方面,001和006報告總體疼痛下降,008疼痛加重且因骶骨潰瘍在30個月時發生嚴重不良事件導致生活自理能力(SCIM)明顯下降,010的疼痛和SCIM變化較小,總體3名患者SCIM未見顯著改善。
4.影像學評估:術后MRI顯示所有患者存在不同程度的局灶性脊髓軟化,但未見新的并發影像學征象(如水腫、增強或積液);DTI提示脊髓束外觀穩定,未見廣泛重塑或纖維束改善。
5.神經生理反應:電生理檢查顯示多名患者在移植后數月至數年間出現新的肌電活動與對強化動作的反應(例如001、006、010在不同節段出現新發EMG信號和增強的肌肉反應),提示部分節段出現了功能性神經肌肉恢復跡象。
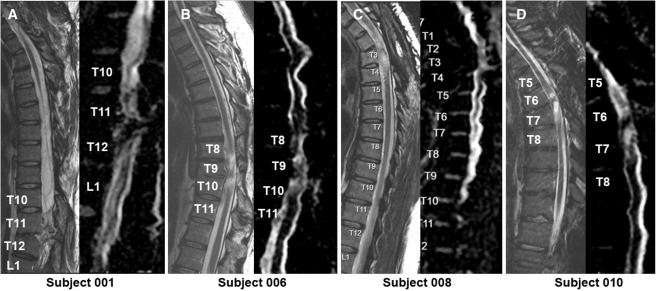
研究結果表明,神經干細胞移植是一種可行且相對安全的方法,能夠在一定程度上促進慢性胸椎SCI患者的神經功能恢復。
2025年7月2號,美國加州大學圣地亞哥分校神經科學系在國際權威期刊雜志《Translational Neuroscience》發表了一篇“神經干細胞治療脊髓損傷”的文獻綜述。[3]

該綜述研究表明:神經干細胞或神經祖細胞 (NPC) 移植到嚴重脊髓損傷 (SCI) 部位后能夠存活,分化為神經元和神經膠質細胞,并延伸出大量軸突,延伸至相當長的距離,以便與損傷部位下方的宿主神經元建立連接。反過來,宿主的軸突會再生到NSC/NPC移植物中,并與移植物來源的神經元形成突觸連接。
因此,NSC/NPC移植物來源的神經元可以作為神經元中繼,重建損傷部位的神經傳遞,即使在嚴重SCI后也能改善功能結局。
3.3 直接對比與綜合分析
目前極少有頭對頭比較MSCs和NSCs療效的臨床研究。但從現有數據看:
安全性??:MSCs的臨床安全性記錄更為豐富和成熟,應用也更簡便(可靜脈/鞘內給藥)。NSCs的移植通常需要??精準的病灶內注射??,操作更具侵入性,且其長期安全性(如致瘤性)仍需更多數據評估。
有效性??:MSCs在??調節免疫微環境、保護殘存神經組織??方面表現突出,尤其在急性期和亞急性期。而NSCs在??結構重建(細胞替代)?? 方面潛力更大,其能夠直接替代受損神經元,重建神經網絡,突破膠質瘢痕的阻礙,對??慢性期患者更有利。
功能恢復效果方面:MSCs主要改善ASIA評分和體感誘發電位,但對某些神經功能影響有限;而NSCs則可帶來更全面的感覺與運動功能改善,包括精細運動控制和步態協調性。
總結與展望?
綜合現有證據,間充質干細胞和神經干細胞在治療脊髓損傷方面各具優勢,其適用性取決于損傷階段、損傷類型和治療目標。MSCs擅長在急性期調控炎癥、改善微環境;NSCs則在慢性期神經替代與回路重建上潛力更大。未來治療趨勢是發展聯合策略,并結合基因工程、3D支架等新技術,最終為患者實現有意義的功能恢復。
參考資料:
[1]https://health.hsw.cn/system/2025/0307/88022.shtml
[2]Long-term clinical and safety outcomes from a single-site phase 1 study of neural stem cell transplantation for chronic thoracic spinal cord injuryMartin, Joel R. et al.Cell Reports Medicine, Volume 5, Issue 12, 101841
[3]Lu, P., Sinopoulou, E., Rosenzweig, E.S., Blesch, A., Tuszynski, M.H. (2025). Neural Stem Cells for Spinal Cord Injury. In: Tuszynski, M.H. (eds) Translational Neuroscience. Springer, Cham. https://doi.org/10.1007/978-3-031-89307-0_14
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加微信
掃碼添加微信