許多疾病的大多數獲批療法都是針對其潛在的病理生理學而開發的。因此,了解疾病的病理生理學對于成功開發臨床實用藥物至關重要。
人們普遍認為中風是導致全球成人殘疾的主要原因,而缺血性中風是兩種主要中風類型中最常見的一種。盡管腦卒中對健康和社會經濟造成了沉重負擔,但目前有效的藥物療法仍然很少。
在本綜述中,我們將深入探討缺血性中風的病因學和病理生理學,包括分子和細胞變化。隨后重點介紹了已獲批準或正在進行臨床試驗的治療和控制缺血性中風的藥物、細胞療法和輔助藥物。我們還確定了中風發病機制中尚未開發的潛在靶點,這些靶點可以通過新藥開發和藥物再利用來增加有效的抗中風和神經保護藥物。
了解缺血性中風的病理生理學:當前療法的基礎和干細胞療法的機遇
簡介
三十多年來,研究人員在揭示中風后發生的分子和細胞變化方面取得了巨大成功。這一突破還準確識別了中風的各種危險因素。通常,中風是一種神經系統疾病,由大腦任何部分部分或完全供血不足引起。血液供應短缺通常是血流受阻(缺血性中風,IS)或腦血管破裂導致血液滲漏(出血性中風)的結果。在血液供應有限或缺乏的情況下,受影響的大腦區域會遭受氧氣和營養缺乏并壞死。如果沒有及時干預,該事件之后會發生一系列可能導致周圍組織死亡的事件,稱為缺血半暗帶。
因此,中風治療通過三種主要方法進行:預防措施、管理措施和中風后康復措施。阿替普酶是FDA和EU唯一批準用于IS治療的藥物,其時間窗口較短,為3-4.5小時,并且會留下腦出血的治療后副作用。自二十多年前被發現以來,阿替普酶仍然是治療急性IS最有效的溶栓劑。因此,迫切需要探索潛在的治療方法。對缺血性中風的病因和病理生理學的清晰了解為開發針對該疾病的潛在療法提供了獨特的機會。在這篇綜述中,我們深入研究了缺血性中風病理生理學,并確定了包括細胞療法在內的新療法的可能靶點。我們還對一些可能用于IS的現有藥物的藥物重新利用和重新設計提出建議。
缺血性中風的病因和病理生理學
缺血性腦卒中是由于心房顫動形成的血栓或動脈粥樣硬化斑塊形成的血栓堵塞了供應大腦的動脈,導致腦組織供血中斷,幾乎在幾分鐘內突然發生。受影響的腦區通常被視為缺血核心。在這里,大多數細胞在神經保護劑的作用確立之前就已經發生了不可逆的死亡。缺血核心周圍是可挽救細胞的區域,稱為缺血半影,通常是治療干預的目標。復雜的分子和細胞機制相互作用,導致一些表型表現,包括偏癱、截癱、構音障礙和癱瘓。根據接受閉塞動脈供血的大腦區域不同,還可能出現其他表現。
與許多其他神經退行性疾病類似,缺血性腦卒中的特點是缺血核心區和周圍半影區發生多種變化。這些宏觀和微觀變化通常被歸類為五個主要術語:神經炎癥、興奮毒性、氧化應激、細胞凋亡和自噬(圖1)。缺血性卒中的細胞死亡是由于這些獨立但又相互加強的病理事件之間復雜的相互作用造成的。
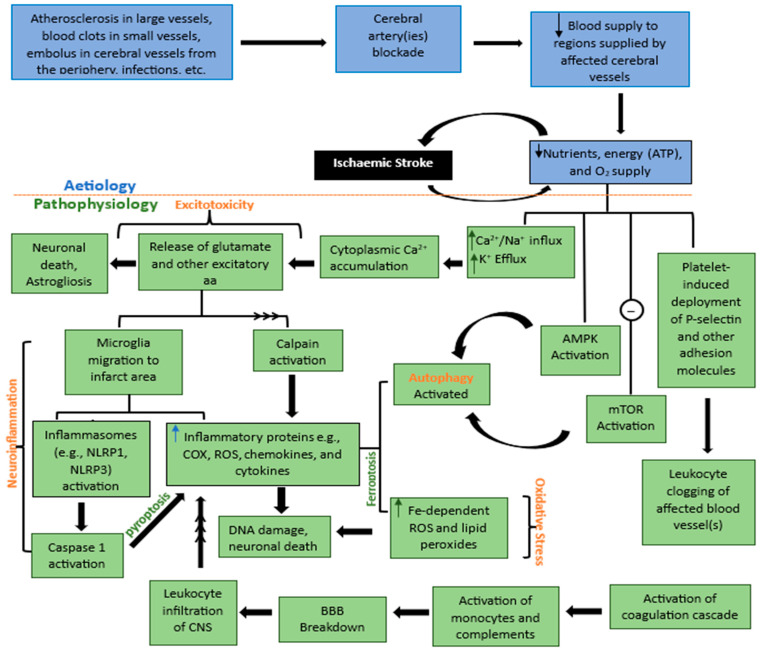
如果發生腦血管阻塞,血液供應就會停止,導致受影響大腦區域的能量 (ATP)、營養和氧氣供應下降。因此,一系列事件發生——鈣、鈉和鉀離子的不平衡、粘附分子的部署、AMPK 的激活以及 mTOR 激活的抑制。這些不同的事件導致鈣積累,并隨后導致興奮性毒性、神經炎癥、氧化應激、細胞凋亡和自噬,每一個事件單獨發生并支持另一個事件導致細胞死亡。注釋:aa=氨基酸、Fe=鐵、ATP=三磷酸腺苷、Ca2+=鈣離子、Na+=鈉離子、鉀離子=K+、COX=環氧合酶、ROS=活性氧、AMPK=單磷酸腺苷-激活蛋白激酶,mTOR=雷帕霉素的哺乳動物靶標,向上箭頭=上升/增加/上調,向下箭頭=下降/減少/下降/下調,多頭箭頭 = 系列事件。
目前缺血性中風的治療方法及其目標
溶栓劑
急性缺血性卒中主要通過靜脈溶栓治療,有時隨后進行血管內溶栓以增強血管再通。靜脈溶栓(IVT)治療模式最初是為了治療冠狀動脈溶栓而開發的,但后來發現對治療中風患者有效。溶栓藥物的療效取決于許多因素,包括血栓的年齡、溶栓劑對纖維蛋白的特異性以及中和抗體的存在和半衰期。
靜脈溶栓是使用第二代溶栓劑阿替普酶來溶解血栓。其他正在進行臨床試驗并顯示出與阿替普酶相當的安全性和有效性的溶栓劑是尿激酶原、替奈普酶和葡萄激酶。除了尿激酶原(尿激酶原是一種動脈內溶栓劑)外,這些纖溶藥物均通過靜脈注射給藥,是未來阿替普酶的潛在替代品。血管內溶栓用于疏通大血管,有時用作靜脈溶栓的補充。通常,這些溶栓劑是纖溶酶原激活劑,旨在促進纖溶酶形成。它們通過將纖溶酶原轉化為可溶性纖溶酶來發揮作用,這是一種蛋白水解酶,可以分解阻塞受影響腦血管的血栓中的纖維蛋白和纖維蛋白原。
除了血管內溶栓之外,機械血栓切除術(MT)在許多國家已成為治療大血管閉塞(LVO)卒中的常規方法。盡管再通成功率很高(約85%),但約50%的患者在3個月后仍未達到功能獨立。輔助抗血栓治療可能通過降低遠端栓塞和動脈再閉塞的風險來改善血管造影再灌注,但可能使患者面臨更高的顱內出血(ICH)風險。此外,不完全微血管再灌注(IMR)的概念源自對局灶性缺血后局灶性無復流的觀察,可能部分解釋即使在快速且完全的近端再灌注后仍會出現不良結果。抗血栓藥物的實驗應用表明IMR降低并改善結果。
輔助治療
IS攻擊后受影響大腦區域的再灌注通常晚于防止周圍組織損傷所需的最佳時間。由于較小且不可見的腦血管中存在血栓,從而導致缺血半暗帶的形成,因此完全再通實際上變得不可能。許多治療方法——抗血栓藥物、細胞療法和細胞保護劑——可以挽救缺血半暗帶。這些策略提高了再灌注的速度和程度,促進神經修復和重塑,并預防或延緩缺血半暗帶的惡化。
抗血栓劑:除了使用溶栓劑外,IS患者還可以服用其他稱為抗血栓劑的藥物,以防止新的血栓形成,從而增強阿替普酶和任何其他溶栓劑的療效。這些藥物通過抑制糖蛋白IIb/IIIa來防止血栓形成,從而確保血管完全再通。阿加曲班、格倫佐西瑪、替羅非班和依替巴肽是處于不同臨床試驗階段的抗血栓藥物,用作阿替普酶靜脈溶栓的輔助藥物。
抗血小板治療:該療法用于急性IS管理和預防中風發生。它對于控制非心源性IS和短暫性腦缺血發作 (TIA) 也至關重要。阿司匹林、氯吡格雷和替格瑞洛等抗血小板藥物是中風患者在發作后最初幾天內最廣泛使用的藥物。它們通過抑制血小板聚集和防止血栓形成,在缺血性中風的治療中發揮著至關重要的作用。這些藥物主要通過干擾血小板活化和凝血級聯起作用。
纖維蛋白原消耗劑:研究結果表明,中風患者的高纖維蛋白原水平一直與不良預后和不利的臨床結果相關。纖維蛋白原消耗劑可降低血漿纖維蛋白原水平,從而降低血液粘稠度并增加血流量。它們還可以清除動脈中的血栓并恢復受影響的大腦區域的血流。盡管一些去纖維蛋白原治療的隨機臨床試驗確定了纖維蛋白原消耗劑對中風患者的有益作用,但其他試驗未能顯示出對中風后臨床結果的積極作用。此外,一些研究報告用去纖維蛋白原劑治療后出現出血。
- Ancrod是一種從蛇毒中提取的去纖維蛋白原劑,已對其在發病后三小時內治療IS的能力進行了研究。Ancrod歐洲中風治療試驗 (ESTAT) 的結論是,以70mg/dL纖維蛋白原控制施用ancrod是有效、安全的,并且與較低纖維蛋白原水平相比,ICH患病率較低。
干細胞療法治療缺血性中風:一種范例方法
細胞療法是缺血性中風治療中需要考慮的重要治療選擇,因為它們在改善患者康復方面具有壓倒性的作用。干細胞可以恢復受損的腦組織和神經元細胞損失,并減少神經炎癥。
間充質干細胞、造血干細胞(血液干細胞)、神經干細胞和上皮干細胞構成干細胞治療缺血性腦中風的四種主要細胞。
干細胞療法的普及和普遍接受源于其促進組織修復和再生的獨特優勢,因為它們具有自我更新和多譜系分化的能力。干細胞療法為中風患者提供了有前景的治療機會、安全性和有效性。對胚胎干細胞、間充質細胞和誘導多能干細胞的研究評估了它們在組織再生、維持、遷移和增殖、神經回路重新布線以及身體和行為復興方面的潛力。
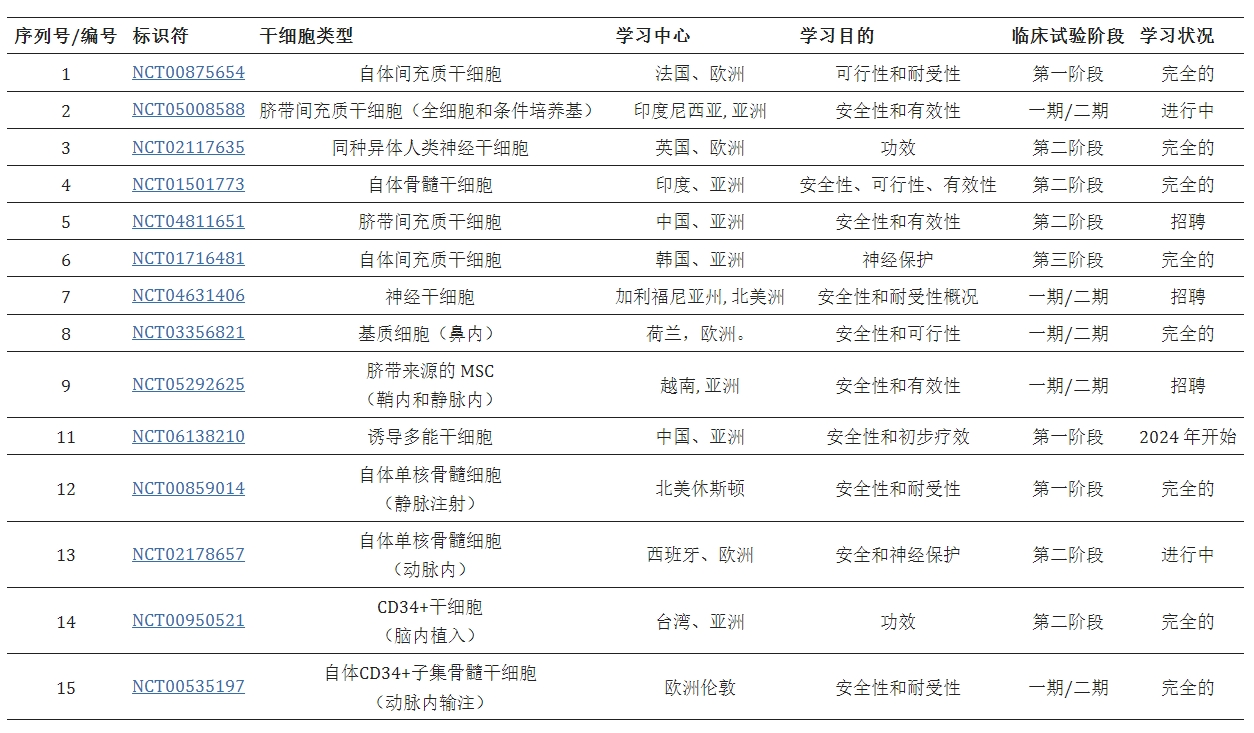
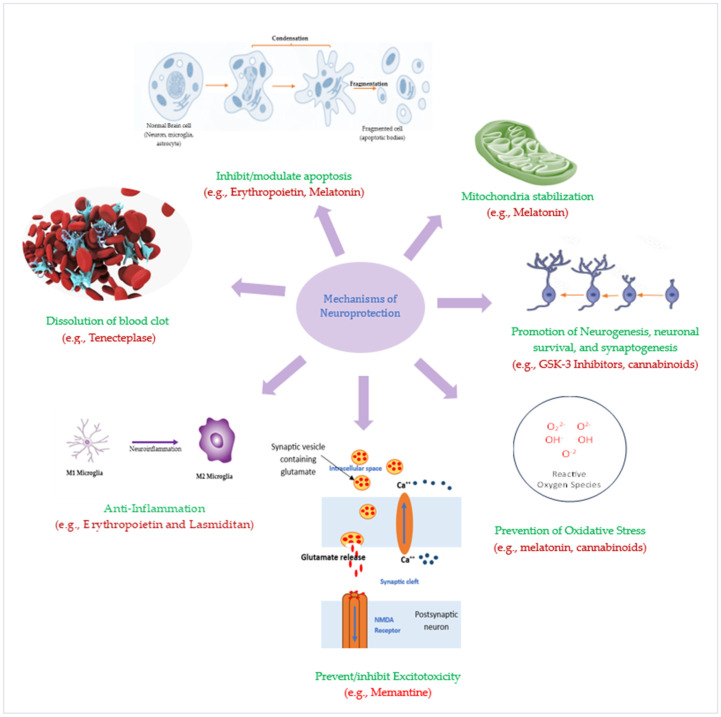
最近,在結締組織中發現了一種新型間充質干細胞(MSC),稱為多譜系分化耐應激(Muse)細胞。這些細胞具有強大的再生能力,并已作為中風治療方法進行了測試。將Muse細胞靜脈移植到小鼠模型中后,發現它們植入受損的宿主組織并分化以提供宿主的功能恢復。干細胞療法的精心實驗設計和臨床試驗可能會通過促進神經發生、重建神經網絡以及促進軸突生長和突觸發生,開創中風治療的新時代。此外,改善和抑制前面提到的一種或多種IS的總體成分構成了SCT的神經保護和神經修復特性的機制(表格1)。
神經修復是神經保護的替代療法。它用于在損傷已經造成時使組織恢復活力,因此沒有時間限制,但在中風發作后24小時內使用最為有效。許多動物模型已被用來嘗試刺激神經發生并啟動神經元修復過程。神經修復利用干細胞療法通過細胞整合到傷口中或使用神經營養因子來阻斷神經元生長抑制劑來啟動修復機制。這些細胞可以被引導到任何受損區域,以促進更大的突觸連接。使用神經干細胞的臨床試驗已證明對中風患者有益。
該表總結了干細胞用于治療缺血性中風的不同階段的一些臨床試驗。這些試驗主要集中在這些干細胞的安全性和有效性方面。
干細胞治療的局限性和前進方向
IS的干細胞療法雖然很有前景,但目前面臨著一些限制,阻礙了其廣泛應用。一項重大挑戰是個體間觀察到的不同療效,并非所有患者都經歷了實質性改善。影響這種變異性的因素仍然知之甚少。此外,對干細胞治療安全性的擔憂仍然存在,包括畸胎瘤形成和意外組織分化的可能性。確保干細胞治療的長期安全性對于獲得監管部門的批準和患者的接受至關重要。
確定干細胞給藥的最佳時機、途徑和劑量是另一個復雜的問題。有效治療的治療窗可能很窄,理想的干細胞劑量和類型仍在研究中。有人建議,慢性IS階段優選使用較低的細胞劑量 (<107),反之亦然 。此外,當使用來自外國捐贈者的干細胞時,會出現免疫排斥的問題,可能需要使用免疫抑制藥物并引入額外的風險和并發癥。這引發了支持使用相近替代品的爭論,例如干細胞來源的條件培養基和細胞外囊泡(例如外泌體和microRNA)。
使用胚胎干細胞需要考慮倫理問題,獲得足夠數量的成體干細胞用于移植也可能具有挑戰性。雖然誘導多能干細胞(iPSC)提供了一種替代方案,但對其潛在致瘤性的擔憂仍然存在。將干細胞輸送到受損的腦組織也是一個需要改進的關鍵方面。確保移植干細胞正確遷移、整合和分化到受影響區域仍然是一項復雜的任務。科學家們正在探索基因改造、預處理和支持性因素的共同施用,以提高SCT的整體成功率。
治療缺血性中風的新興神經保護劑:病理生理學靶向療法
使用神經保護劑和最近的神經修復劑可確保缺血半暗帶免受中風后退化和損傷。這些藥物主要通過針對IS潛在病理生理學的一個或多個方面發揮作用,從而增加開發有效的附加神經保護療法的可能性。在接下來的段落中,我們討論針對IS病理生理學中各種級聯反應的神經保護藥物。
預防/減少神經炎癥:防止促炎小膠質細胞表型的激活有望提供中風后神經保護。據報道,受損中樞神經系統中小膠質細胞、腦血管內皮細胞和浸潤單核細胞表達的鈣激活鉀通道(KCa3.1)在神經炎癥中發揮著加劇作用。該通道的抑制劑會導致小膠質細胞一氧化氮和環氧合酶2 (COX-2) 的產生顯著減少。
抑制興奮性毒性:為了最大限度地減少興奮性毒性,研究人員通過防止鈣流入神經元或使用電壓門控Ca2+通道阻滯劑 (CCB)減少細胞外 Ca2+的可用性來靶向CNS(神經元和血管)中的Ca2+轉運和螯合物。CCB可以減少腦損傷動物模型中的缺血性損傷。在另一項研究中,與利尿劑和β受體阻滯劑相比,這些阻滯劑能夠將中風風險降低13.5%,這凸顯了它們作為預防性中風治療的潛力。
預防氧化應激:這是前瞻性IS療法的一個強有力的目標。越來越多的證據表明,氧化應激和細胞凋亡是IS病理生理學中密切相關的現象。自由基靶向藥物作為中風潛在神經保護劑的試驗已取得進展。具有螯合鐵或清除/捕獲自由基能力的抗氧化劑已在實驗IS模型中進行了檢查,并作為神經保護劑進行了臨床評估。
細胞凋亡抑制:IS后,缺血半暗帶中的神經元通常會通過內在和外在機制發生凋亡。CDP-膽堿是神經細胞膜磷脂酰膽堿重要成分生物合成的關鍵中間體,在腦缺血中顯示出抗凋亡作用。
線粒體穩定:線粒體通透性轉換孔 (MPTP) 抑制劑已通過抑制細胞凋亡實現神經保護。線粒體被認為是細胞應激信號和程序性神經元死亡執行之間的主要聯系。
此外,線粒體的動態形態通過兩個相反的過程——裂變和融合——得以保留。雖然裂變過程涉及線粒體的收縮和裂解,但通過緊密相連的線粒體的連接和束縛而延長線粒體構成了融合過程。越來越多的證據表明,維持線粒體功能對于神經元存活和神經功能改善至關重要。
因此,靶向線粒體是中風治療有前途的神經保護策略之一。動力相關蛋白1 (Drp1) 是一種線粒體結合GTP酶,可介導線粒體裂變。維持線粒體動力學已成為調節細胞生存和死亡的關鍵過程,特別是腦缺血后裂變過程先于神經元死亡。不出所料,Drp1抑制劑(例如mdivi-1、mdivi-A和mdivi-B)被證明可以減少局灶性腦缺血模型中的梗塞體積(圖3)。
未來展望:藥物再利用和重新設計
面對有限的時間和財政資源以及對新型IS療法的迫切需求,藥物再利用為快速開發安全有效的藥物提供了機會,這些藥物可用于急性IS治療和中風后遺癥的最佳治療。這種方法是將已獲準用于治療某些疾病的藥物用于病理生理學相似的另一種疾病/失調,或者將在一種疾病中未能改善臨床療效的安全藥物用于不同但相關的疾病。
目前可用的許多神經保護藥物都是通過藥物重新定位發現的。去鐵胺、檸檬膽堿、環孢素A和尼莫地平等藥物分別用于治療鐵中毒、帕金森氏癥、移植后免疫抑制劑和缺血性心臟病,現在也被用作IS患者的神經保護劑。目前正在考慮將多種藥物類別用于IS的治療和管理。抗糖尿病藥、免疫調節劑、鈣通道阻滯劑(CCB)、鉀通道阻滯劑(PCB)、阿片類拮抗劑、抗生素和黃嘌呤氧化酶抑制劑等藥物類別中的一些藥物已被用于治療IS。
二甲雙胍、格列本脲、格列本脲和沙格列汀是抗糖尿病藥物,有望用作中風后神經保護劑。這些藥物通常通過調節氧化應激和調節AMPK /mTOR信號通路來提供神經保護。
此外,納洛酮、納曲酮、β-富納曲胺和別嘌呤醇是其他據報道在IS中具有神經保護潛力的藥物(表2)。
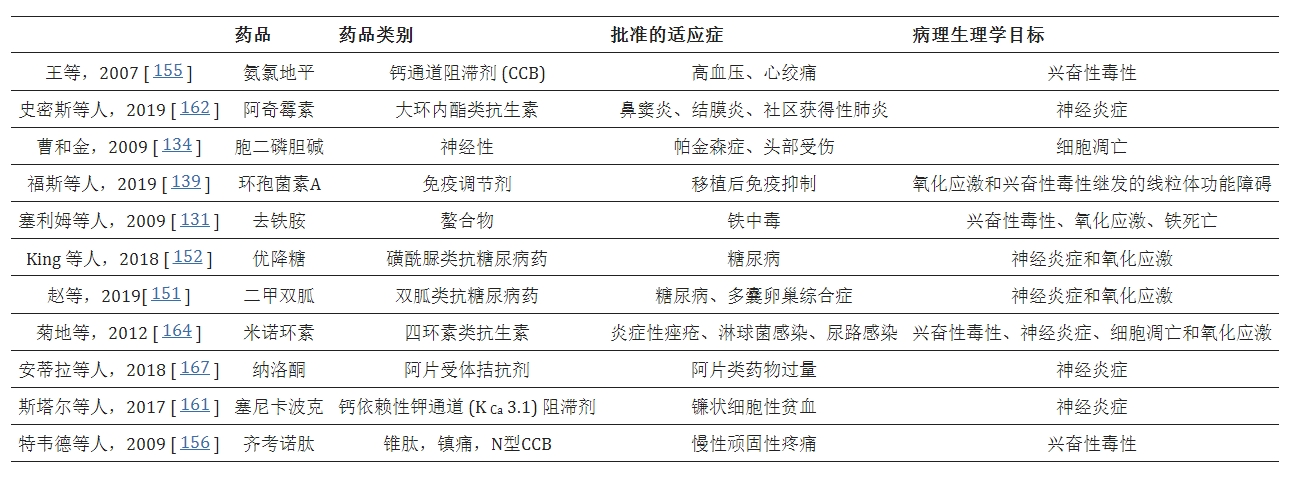
該表強調了一些已用于治療中風后后遺癥的藥物的某些特征。這些藥物通過針對缺血性中風的至少一種主要發病途徑發揮作用。
結論
缺血性損傷的復雜性、患者群體的異質性、有效保護神經的治療窗口期有限以及不可預見的副作用等因素使得將實驗結果轉化為臨床療法成為一項挑戰。考慮到缺血性損傷的多因素性質,探索同時針對多種途徑的聯合療法可能會提高臨床轉化成功的可能性。
此外,完善臨床前中風模型以更好地模擬人類中風的復雜性,可提高臨床前研究的預測價值。盡管如此,對缺血性中風病理生理學的全面了解一直并將繼續激勵著治療中風的新藥研發。在可對無數藥物進行高通量篩選的硅學藥物設計時代,從現有藥物和新合成藥物中發現IS藥物變得更加容易。因此,增加預防和治療IS的有效療法的希望并未破滅。
參考資料:Salaudeen MA, Bello N, Danraka RN, Ammani ML. Understanding the Pathophysiology of Ischemic Stroke: The Basis of Current Therapies and Opportunity for New Ones. Biomolecules. 2024 Mar 4;14(3):305. doi: 10.3390/biom14030305. PMID: 38540725; PMCID: PMC10968326.
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加微信
掃碼添加微信