2022年10月15日,北京大學深圳醫院內分泌科在《Word J Diabetes》雜志發表了一篇關于《人臍帶間充質干細胞治療2型糖尿病的有效性和安全性》的文章,文章主要關注人臍帶間充質干細胞(hUC-MSC)輸注治療2型糖尿病的有效性和安全性。臨床結果提示輸注hUC-MSC可改善血糖,恢復胰島β細胞功能,減少降糖藥用量,無嚴重不良反應。

首次丨北京大學深圳醫院證明間充質干細胞治療2型糖尿病的有效性和安全性
什么是2型糖尿病:T2DM被認為是一種慢性進行性疾病,由胰島素感應機制受損引起,最終導致胰島素抵抗 (IR)。最初,IR通過增加胰島素產量來補償;然而,隨著T2DM隨著時間的推移進展,一般的胰腺功能障礙導致胰島素產量越來越低。隨著葡萄糖在血液中不斷積累,慢性高血糖會促進代謝下降的慢性惡性循環。在T2DM的前10年,β細胞功能下降約10%,但隨后下降速度更快,每2年下降約10%,直到最終導致胰島素依賴性糖尿病。

治療2型糖尿病的方法有哪些:目前糖尿病的治療包括飲食控制、體育鍛煉、口服抗糖尿病藥和胰島素治療。盡管不斷開發新的藥物和飲食療法,但沒有一種能提供全面的保護,防止β細胞功能惡化。胰島/胰腺移植是恢復胰島β細胞功能的有效方法,但其臨床應用受到供體組織或器官資源有限、免疫排斥反應、免疫抑制藥物成本高、副作用大等因素的制約。因此,仍然需要一種有效且安全的策略來恢復T2DM患者的β細胞功能。

人臍帶間充質干細胞成為治療二型糖尿病的新希望
近年來,針對糖尿病患者的間充質干細胞(MSC)治療作為一種新的糖尿病治療選擇得到了廣泛研究。MSC是來自中胚層的多能干細胞群。人臍帶間充質干細胞(hUC-MSCs)具有取材方便、倫理爭議少、分化潛能大、增殖能力強、免疫原性低、病毒感染幾率低等諸多優點,已成為臨床應用的重要資源。在獼猴模型研究中,骨髓間充質干細胞移植降低了空腹血糖 (FBG) 并顯著提高了血清C肽 (CP) 水平。劉等表明,間隔5天注射UC-MSC可降低糖化血紅蛋白A1c (HbA1c) 水平和T2DM患者所需的胰島素劑量。
背景
先前的動物研究表明,hUC-MSCs能夠通過分化為胰島樣細胞來恢復糖尿病大鼠的β細胞功能和胰島素分泌。后來的研究表明,移植的hUC-MSCs也可以通過改善微環境來降低IR。然而,hUC-MSCs在臨床應用中的有效性和安全性尚未得到充分評估,尤其是在針對T2DM的標準化臨床研究中。為了探索hUC-MSC輸注的治療效果和機制,我們進行了本研究以評估臍帶間充質干細胞輸注治療2型糖尿病的有效性和安全性。這是中國醫學生物技術協會批準的首個臍帶間充質干細胞輸注治療2型糖尿病的臨床試驗。
目標
評估人臍帶間充質干細胞 (hUC-MSC) 輸注治療T2DM的有效性和安全性。
方法
16名患者被納入并接受每周1×106個細胞/kg,持續3周作為靜脈hUC-MSC輸注。通過評估空腹血糖、C肽、正常糖化血紅蛋白A1c (HbA1c)、胰島素抵抗指數(胰島素抵抗的穩態模型評估)和胰島β細胞功能(穩態模型評估β細胞功能)來評估有效性。通過監測任何不良事件 (AE) 的發生來評估降糖藥的劑量和安全性。
所有患者在16周后再次接受評估,并接受hUC-MSC輸注。輸注以每周1×106個細胞/kg的劑量給藥,持續3周。考慮到現實生活中可能發生的意外事件,可能會及時打斷患者的隨訪計劃,我們設置了一個靈活的時間范圍(±3d),由患者自行決定,但不會影響安全性和有效性。這種靈活的時間表被設計為在第一次給藥后的第14±3天、第21±3天、第28±3天和第84±3天進行臨床評估(圖1)。

在第0±3、28±3和84±3天進行了三次就診。ECG:心電圖;hUC-MSCs:人臍帶血間充質干細胞。
結果
患者特征:共有16名T2DM患者入組。臨床特征見表1。

HOMA-IR:胰島素抵抗的穩態模型評估;HOMA-β:β細胞功能的穩態模型評估。
靜脈輸注臍帶間充質干細胞顯著改善空腹血糖
在降糖藥物劑量沒有任何改變的情況下,第14±3天FPG顯著降低,達到整個干預期間的最低水平[基線:9.3400(8.3575,11.7725),第14±3天:6.5200(5.2200,8.6900);P<0.01]。FBG在隨訪期間持續下降,所有患者的降糖藥都減少了。HbA1c水平在第84±3天顯著降低[基線:7.8000 (7.5250, 8.6750),第84±3天:7.150 (6.600, 7.925);P<0.01](圖2)。不加降糖藥的75g口服葡萄糖耐量試驗餐后血糖水平無顯著差異。
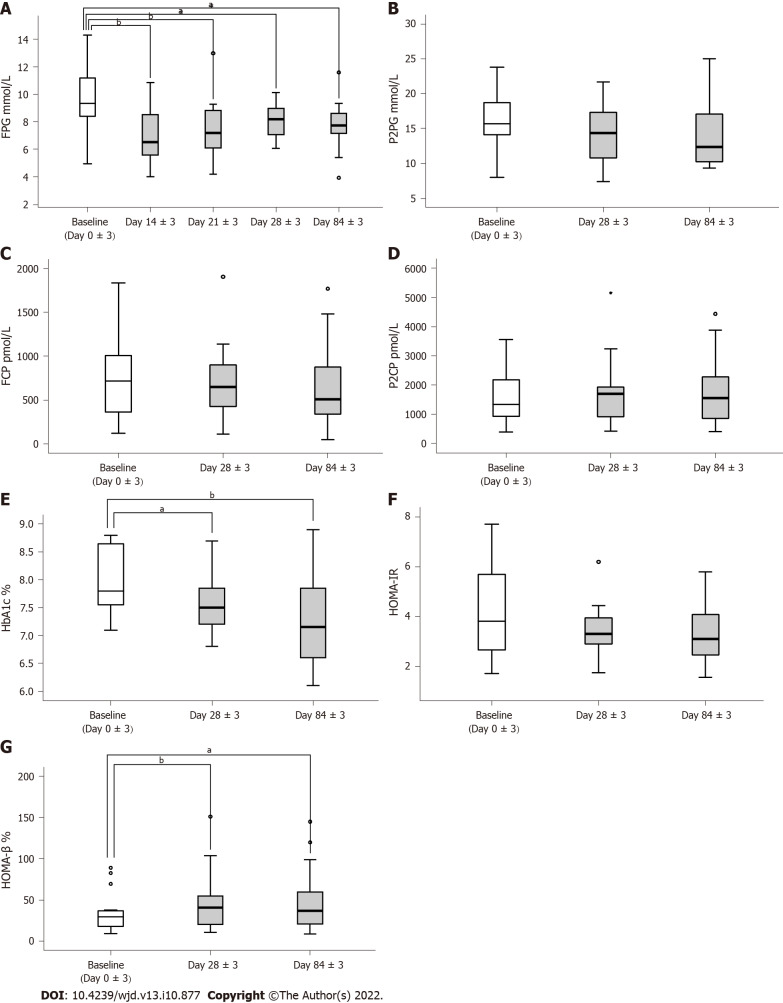
A:第0±3天、第14±3天、第21±3天、第28±3天、第84±3天檢測的空腹血糖;
BD:第0±3天、第28±3天、第84±3天檢測的餐后2小時血糖、空腹C肽、餐后2小時C肽;
E:第0±3天、第 28 ± 3 天和第 84±3天檢測的糖化血紅蛋白 A1c 水平;
F和G:在第0±3天、第28±3天和第84±3天計算的胰島素抵抗穩態模型評估和β細胞功能穩態模型評估。aP<0.05,bP<0.01。
FPG:空腹血糖;P2BG:餐后 2 小時血糖;FCP:空腹C肽;P2CP:2小時餐后C肽;HbA1c:糖化血紅蛋白 A1c;HOMA-IR:胰島素抵抗的穩態模型評估;HOMA-β:β細胞功能的穩態模型評估。
靜脈輸注臍帶間充質干細胞改善胰島β細胞功能
患者胰島β細胞功能在第28±3天明顯改善[基線:29.90(16.43,37.40),第28±3天:40.97(19.27,56.36);P<0.01]。在隨后的干預期間,胰島β細胞功能 (HOMA-β) 的改善穩定持續,所有患者的降糖藥均減少。HOMA-IR下降但未達到具有統計學意義的水平(圖2)。
靜脈輸注臍帶間充質干細胞降低降糖藥用量
靜脈輸注hUC-MSCs后,第28±3天所有患者的降糖藥劑量減少,其中12名(75%)減少了10%-50%,4名(25%)減少了50%。在第84±3天,所有患者的劑量都減少了,其中6例 (50%) 的減量超過50%,1例 (6.25%) 停用了降糖藥(圖2)。
安全評估
4例患者出現一過性發熱(共5次),均發生在第二次或第三次輸液后24小時內。1例患者(2.08%)在第28±3天輸注后出現無癥狀的夜間低血糖,隨后減少胰島素用量后未復發。干預期間沒有患者出現急性糖尿病并發癥。沒有肝損傷或其他副作用的報道。
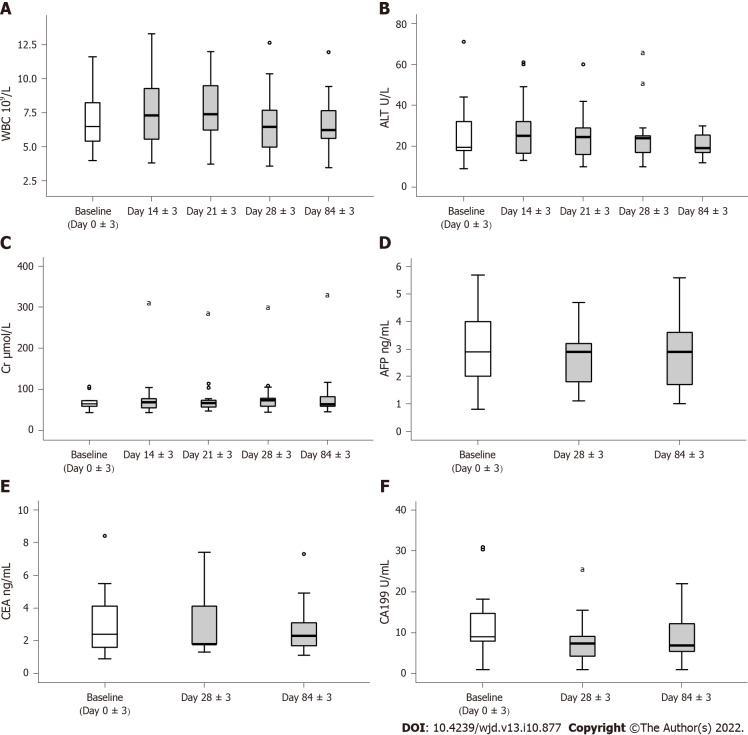
hUC-MSCs第一次給藥后第14±3天白細胞瞬時顯著增加,但第二次給藥后白細胞與基線相比無顯著差異。白細胞水平在隨后的時期內保持穩定。丙氨酸氨基轉移酶和肌酐的血清水平沒有顯著變化(圖3)。
討論
先前的研究表明,臍帶間充質干細胞能夠降低空腹血糖和糖化血紅蛋白水平,并減少降糖藥的劑量。在我們對糖尿病大鼠模型的初步研究中,用臍帶間充質干細胞治療后空腹血糖降低,胰島β細胞功能顯著改善(數據未顯示)。本研究的目的是評估短期內臍帶間充質干細胞靜脈輸注對2型糖尿病患者的有效性和安全性。結果表明,臍帶間充質干細胞可以通過降低FPG和HbA1c以及減少降糖藥的劑量來改善高血糖。它還改善了胰島β細胞功能。
結論
我們的研究結果表明,臍帶間充質干細胞治療可以改善血糖,恢復胰島β細胞功能,并安全地減少患者所需的降糖藥劑量。在整個干預期間,空腹血糖水平和糖化血紅蛋白水平均顯著降低。患者胰島β細胞功能明顯改善,所有患者降糖藥用量均減少,無嚴重不良事件發生。因此,臍帶間充質干細胞治療可能是2型糖尿病的一種新療法。
參考資料:Lian XF, Lu DH, Liu HL, Liu YJ, Han XQ, Yang Y, Lin Y, Zeng QX, Huang ZJ, Xie F, Huang CH, Wu HM, Long AM, Deng LP, Zhang F. Effectiveness and safety of human umbilical cord-mesenchymal stem cells for treating type 2 diabetes mellitus. World J Diabetes. 2022 Oct 15;13(10):877-887. doi: 10.4239/wjd.v13.i10.877. PMID: 36312002; PMCID: PMC9606793.
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。
版權說明:本文來自杭吉干細胞科技內容團隊,歡迎個人轉發至朋友圈,謝絕媒體或機構未經授權以任何形式轉載至其他平臺,轉載授權請在網站后臺下方留言獲取。



 掃碼添加微信
掃碼添加微信