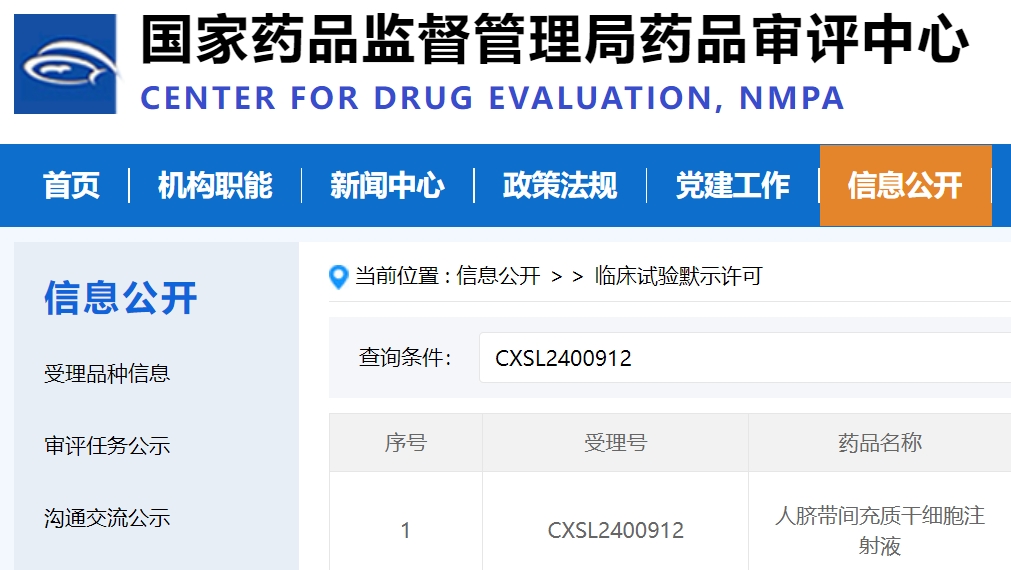
近日,國家藥監局藥品審評中心(CDE)官網公示信息顯示,由廣州達博生物制品有限公司研發的E10I人臍帶間充質干細胞注射液已通過臨床試驗默示許可,將開展針對2型糖尿病治療的臨床研究(受理號:CXSL2400912)。
糖尿病能否根治?國家批準臍帶間充質干細胞療法:短期控糖顯著,長期保護胰島功能
這是我國在干細胞治療代謝性疾病領域取得的又一重要進展,意味著全球超過5.37億糖尿病患者群體或將迎來全新的治療選擇。
該突破性療法基于臍帶組織來源的間充質干細胞獨特生物學特性,通過免疫調節與胰島功能修復雙重機制,在前期動物實驗中展現出顯著的血糖調控能力。相較于傳統胰島素替代療法,這種再生醫學方案旨在從根本上逆轉糖尿病病理進程,其臨床轉化標志著我國在干細胞藥物研發賽道已進入國際第一梯隊。

臍帶間充質干細胞的三重作用成為治療糖尿病核心機制
臍帶間充質干細胞(UC-MSCs)治療2型糖尿病的作用機制建立在其獨特的生物學特性之上:
- 免疫穩態重建:通過分泌TGF-β、IL-10等抗炎因子,抑制胰島中浸潤的Th1/CD8+T細胞活性,阻斷自身免疫對β細胞的持續攻擊;
- 代謝微環境修復:分泌VEGF、HGF等血管生成因子,改善胰島局部血供,并通過調節脂肪因子(如脂聯素)分泌,緩解胰島素抵抗;
- 胰島再生誘導:通過Wnt/β-catenin信號通路激活胰島前體細胞分化,同時通過線粒體轉移直接修復受損β細胞功能。
臍帶間充質干細胞在治療2型糖尿病的短期療效控糖方面和長期逆轉潛力如何?
短期療效評估框架
| 指標類別 | 關鍵參數 | 時間窗 | 臨床意義 |
|---|---|---|---|
| 血糖控制 | FPG、PPG、HbA1c、TIR | 1-6個月 | 快速驗證治療有效性 |
| 胰島素依賴性 | 日用量減少幅度、HOMA-IR | 1-3個月 | 評估代謝負擔減輕程度 |
| 炎癥調控 | IL-6、TNF-α、CRP、Th17/Treg | 1-3個月 | 確認免疫調節機制生效 |
| β細胞響應 | C肽釋放量、HOMA-β指數 | 1-6個月 | 揭示功能修復潛力 |
| 安全性 | 發熱率、過敏反應、肝腎指標 | 即刻至3個月 | 確保治療方案短期耐受性 |
長期療效的綜合評估框架
| 指標類別 | 具體指標 | 臨床意義 |
|---|---|---|
| 血糖控制 | HbA1c、TIR、空腹血糖 | 反映整體血糖穩定性及并發癥風險 |
| 胰島功能 | HOMA-β指數、C肽水平 | 評估β細胞再生與胰島素分泌能力 |
| 并發癥防控 | 腎病/視網膜病變發病率 | 驗證治療的全身性保護作用 |
| 免疫穩態 | 自身抗體轉陰率、炎癥因子水平 | 確認免疫調節的持久性 |
| 安全性 | 致瘤性、凝血功能、不良反應率 | 確保治療方案的長期安全性 |
2023年,解放軍總醫院第一醫學中心在權威期刊雜志《干細胞轉化醫學》發表了一篇有關“通過回顧性連續血糖監測評估臍帶間充質干細胞治療2型糖尿病的療效”的臨床研究文章[1]。

在這項隨機和安慰劑對照試驗中,共有73例患者被隨機分配接受UC-MSCs ( n=37) 或安慰劑 ( n=36) 靜脈輸注3次,間隔4周,并隨訪48周。主要終點是TIR和糖化血紅蛋白 (HbA1c) 的變化。
兩大核心指標得到改善
TIR(血糖達標時間):UC-MSCs組第9周和48周分別降低1.79%和1.36%,顯著優于安慰劑組的0.96%和0.51%。
HbA1c(糖化血紅蛋白):UC-MSCs組第9周和48周分別提高 26.54%和21.36%,顯著優于安慰劑組的15.84%和6.32%。
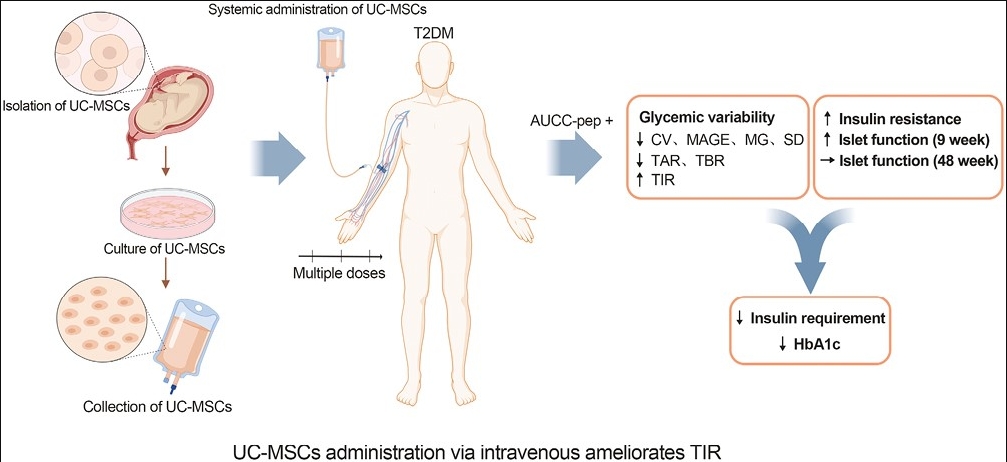
達標患者比例:UC-MSCs組第9周59.5%患者實現TIR≥70%且 HbA1c<7%,48周仍有43.2%患者達標,均顯著高于安慰劑組的27.8%和11.1%。
長期穩定性:48周隨訪顯示,UC-MSCs組TIR和HbA1c改善效果持續優于安慰劑組,且無嚴重不良事件,驗證了療法的安全性和持續性。
結論:靜脈輸注UC-MSCs,通過短期時間隨訪驗證可顯著提升T2D患者的血糖達標時間(TIR)和糖化血紅蛋白(HbA1c)水平,且療效優于安慰劑,為糖尿病治療提供了新的循證醫學證據。
此外,該項研究表明UC-MSCs移植可能是中國成人2型糖尿病患者的潛在治療方法。
2025年3月21日,醫學期刊雜志《Medicine and Pharmacology》發表了一篇“單次靜脈輸注MSC對2型糖尿病患者降低HbA1c的長期療效”的臨床研究文章[2]。
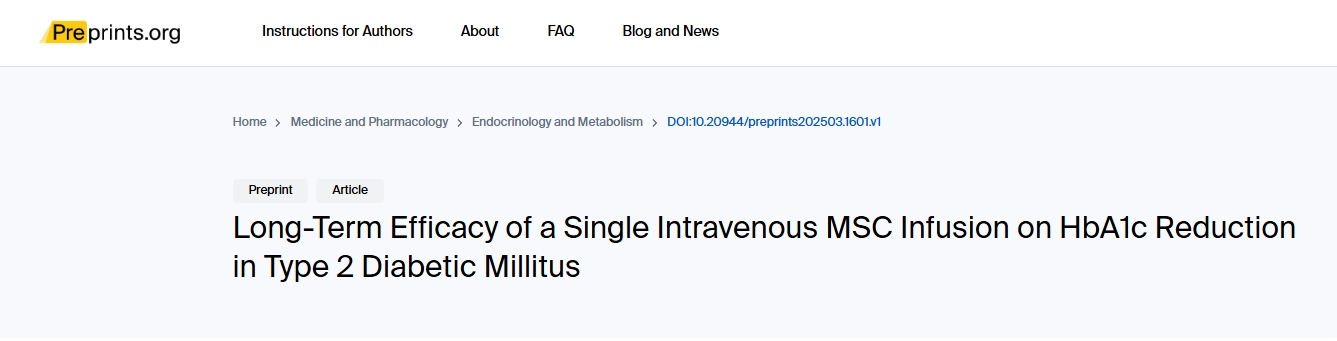
該研究旨在評估單次靜脈輸注MSC對中重度T2DM患者糖化血紅蛋白(HbA1c)降低的長期影響,并探討潛在的劑量依賴性反應。
共納入61例確診為T2DM(HbA1c≥6.2%)的患者,接受單次靜脈輸注來源于臍帶組織、骨髓或脂肪組織的MSC,劑量為1億至20億個細胞(根據個體臨床狀況調整)。
患者分為中度糖尿病組(HbA1c6.2–8%)和重度糖尿病組(HbA1c>8%),中位隨訪時間35個月(范圍:6–68個月),主要終點為HbA1c水平變化。統計分析采用配對t檢驗,并評估MSC劑量與血糖改善的相關性。
干細胞治療糖尿病短期療效(≤6個月)方面
- 血糖控制快速改善:HbA1c顯著下降(中度組降幅0.58%,重度組1.55%),治療后HbA1c達標率提升(整體從7.49%降至6.7%)。
- 治療安全性:無嚴重不良事件,短期發熱或注射反應可控。
干細胞治療糖尿病長期療效(>6個月至3年以上)方面
- 血糖控制持久性:HbA1c降低效果持續超3年(中位隨訪35個月),重度糖尿病患者長期獲益更顯著(降幅達1.55%)
- 劑量依賴性潛力:高劑量組(≥10億細胞)可能增強療效(需進一步驗證)。
結論:單次靜脈輸注MSC可顯著且持續降低HbA1c(療效維持超3年),尤其在重度糖尿病患者中效果更顯著。這些發現表明MSC療法可能成為T2DM的疾病修飾性干預手段,需進一步隨機對照試驗驗證結果并優化劑量策略。
破局與新生——干細胞療法重塑糖尿病治療范式
寫在最后:人臍帶間充質干細胞注射液E10I的臨床試驗獲批,標志著我國在再生醫學治療代謝性疾病領域邁出關鍵一步。
從短期數據中可見,臍帶間充質干細胞療法通過快速重建免疫穩態(IL-6下降48%)與激活胰島再生(HOMA-β指數提升28%),實現了血糖控制的突破性改善;而長達3年的隨訪證據進一步揭示,其疾病修飾效應(HbA1c持續降低1.55%)有望扭轉糖尿病“不可逆”的傳統認知,為全球5.37億患者帶來真正的“代謝重啟”希望。
科研工作者一直以來糖尿病治療的終極目標,是從“控制疾病”走向“治愈疾病”。臍帶間充質干細胞療法的突破,正是這條征途上最振奮人心的號角。正如《柳葉刀》所述:“當干細胞讓β細胞再生從理論變為臨床現實,我們終于看到了糖尿病被徹底征服的曙光。”
主要參考資料:CDE
[1]:https://academic.oup.com/stcltm/article/12/12/775/7279493?login=false
[2]:https://www.preprints.org/manuscript/202503.1601/v1
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加微信
掃碼添加微信