精神分裂癥(Schizophrenia)作為一種高致殘率的重性精神疾病,全球患病率約1%,其核心癥狀包括陽性癥狀(幻覺、妄想)、陰性癥狀(情感淡漠、社交退縮)及認知功能障礙。傳統抗精神病藥物雖能部分控制陽性癥狀,但對陰性癥狀和認知功能損傷的改善效果有限,且長期用藥可能導致代謝異常和神經毒性。
在當今醫學領域,干細胞治療作為一種前沿的治療手段,正逐漸展現出其巨大的潛力。特別是在精神分裂癥這一復雜且具有挑戰性的疾病治療中,干細胞療法的探索更是備受關注。

那么,干細胞治療精神分裂癥的短期效果能否轉化為長期穩定?是什么機制和原理讓干細胞治療精神分裂癥短期成效轉化為長期穩固?如何評估干細胞治療精神分裂癥患者的短期療效和長期療效?免疫排斥與個體化差異如何影響療效持續性?本文基于臨床試驗數據,深度解析干細胞治療精神分裂癥從短期的認知改善轉化為長期社會功能改善,為患者與醫療從業者提供科學決策依據。
干細胞治療精神分裂癥的四大關鍵機制
1、神經再生與修復:精神分裂癥患者大腦中存在神經元結構和功能的異常,如海馬體、前額葉皮質等區域的神經元損傷或萎縮。干細胞具有分化為神經元和神經膠質細胞的能力,能夠替代受損或死亡的神經細胞,促進神經再生。例如,間充質干細胞可以分化為神經元樣細胞,遷移到受損腦組織部位,參與神經回路的重建,從而改善大腦的結構和功能。
2、神經遞質調節:精神分裂癥的發病與神經遞質系統失衡密切相關,如多巴胺、谷氨酸等神經遞質的異常。干細胞可以通過分泌多種生物活性物質,調節神經遞質的水平。干細胞能夠釋放神經營養因子,促進神經遞質合成酶的表達和活性,增加神經遞質的合成與釋放,同時調節神經遞質受體的表達和功能,使神經遞質系統恢復平衡。
3、免疫調節:免疫系統異常在精神分裂癥的發病機制中起到重要作用。干細胞具有免疫調節功能,能夠抑制炎癥反應,減輕免疫系統對神經組織的損傷。間充質干細胞可以抑制 T 細胞、B 細胞和自然殺傷細胞的增殖和活化,減少炎癥細胞因子的分泌,如白細胞介素 – 6、腫瘤壞死因子 -α 等,同時促進抗炎細胞因子的產生,如白細胞介素 – 10,從而營造一個有利于神經修復的微環境。
4、改善神經微環境:干細胞能夠分泌多種神經營養因子和細胞因子,如腦源性神經營養因子、神經生長因子等,這些因子可以促進神經細胞的生長、存活和分化,改善神經微環境,增強神經細胞之間的連接和通訊。此外,干細胞還可以調節細胞外基質的成分和結構,為神經細胞的生長和修復提供良好的物理支撐。
干細胞通過“神經再生-神經遞質-免疫調節-改善神經環境”四位一體的協同機制,實現從短期癥狀緩解到長期神經結構修復的跨越。
評估干細胞治療精神分裂癥短期療效和長期療效的指標有哪些?
一、短期療效評估指標??(1-12個月)
癥狀改善量表??
- ??PANSS評分??(陽性與陰性癥狀量表):短期療效的核心指標,重點關注陰性癥狀(如情感淡漠、社交退縮)和一般精神病理癥狀的改善。
- ??CGI評分??(臨床總體印象量表):用于評估治療對患者整體狀態的短期影響。
??認知功能測試??
- ??MCCB評分??(精神分裂癥認知功能成套測驗):涵蓋神經認知處理速度、注意力、記憶力等7個子項目。干細胞治療后,患者的MCCB各子項評分提升顯著
??安全性指標??
- 短期不良反應事件(如發熱、感染)及嚴重不良事件發生率。多項研究顯示,單次或多次干細胞輸注后未出現嚴重副作用,證實短期安全性良好。
??炎癥與免疫調節指標??
- 促炎因子(如TNF-α、IL-1β)下降,抗炎因子(如IL-10)上升,反映干細胞通過免疫調節緩解神經炎癥的短期效應。
??二、長期療效評估指標??(12個月以上)
??癥狀緩解的持續性??
- 長期隨訪中PANSS評分的穩定性
- 復發率:傳統藥物治療的年復發率約為30%-50%,干細胞療法需對比長期復發風險。
神經重塑與腦結構修復??
- ??影像學指標??:通過MRI觀察額葉、顳葉灰質體積恢復、海馬體積增加等結構性改善,間接反映神經網絡重建效果。
- ??神經可塑性標志物??:如腦源性神經營養因子(BDNF)水平持續升高,提示突觸可塑性和神經再生增強。
社會功能恢復??
- ??社會認知能力??(如MCCB社會認知評分從43.6±1.6升至46.1±2.1)。
- ??就業率與獨立生活能力??:長期隨訪中患者回歸工作或獨立生活的比例,傳統治療患者失業率高達80%-90%,干細胞治療需對比這一數據。
??代謝與藥物依賴性??
- 長期用藥相關代謝異常(如體重增加、糖脂代謝紊亂)的改善情況,以及抗精神病藥物劑量是否減少或停用。
干細胞治療精神分裂癥:如何實現從短期的認知改善轉化為長期社會功能改善?
短期效果:癥狀改善量表?和認知功能改善(1-12個月)
臨床案例一、
2009年1月,俄羅斯莫斯科 RAMS 心理健康研究中心在國際期刊《European Psychiatry》上發布了一篇《P03-202 臍血干細胞對精神分裂癥患者的神經認知影響》的研究結果。【1】
評估臍血干細胞(UBSC)對精神分裂癥患者的神經認知和社會認知的安全性和有效性。

10 名患者每人接受了四次 UBSC 注射,12周的治療后,患者癥狀改善量表和認知功能改善。
癥狀改善量表?:PANSS負面精神病理學評分從24.5±2.4降至19.2±2.7,總體精神病理學評分從41.2±6.8降至30.82±4.4。
認知功能改善:神經認知能力在處理速度(30.6±1.6 至 49.4±1.7)、注意力(30.6±2.4 至 48.5±3.1)、記憶力(39.7±1.4 至 56.1±1.4)、語言學習(41.3±1.7 至 62±3.2)、視覺學習(38.6±3.4 至 62.9±2.5)和執行功能(35±2.2 至 59.5±2.5)方面均有所提高。
安全性評估:UBSC注射劑是安全的(未出現嚴重或重度不良事件)。
結論:臍血干細胞注射12周的治療后,患者癥狀改善量表和認知功能改善,未發生嚴重不良事件。可以達到干細胞治療精神分裂癥短期療效的目標。
臨床案例二、
2018年11月8日,墨西哥新萊昂自治大學在國際期刊《J Schizophr Res》上發布了一篇《霍奇金淋巴瘤干細胞移植后精神分裂癥意外改善》的研究結果。【2】

造血干細胞移植8個月內,患者的負面情緒和認知功能改善,社會功能顯著提升。
癥狀改善量表?:在第二次SCT后的8個月內在此期間,患者的癥狀和PANSS結果顯著減輕。患者提及的幻覺減少了70-90%,即使出現幻覺,他也能意識到這些幻覺來自他的大腦,并非真實存在。他的負面、社交和認知癥狀開始逐漸改善。
社會功能:第三次SCT后不久,他就能正常行走和在街上互動,此后病情一直穩定,沒有復發。目前,患者仍在服用喹硫平,主修藝術,學業優異,社交生活穩定。盡管幻聽仍然存在,但頻率有所減少,現在他已經能夠忽略它們了。
安全性評估:未發生嚴重不良事件。
結論:造血干細胞移植8個月內,患者的負面情緒和認知功能改善,社會功能顯著提升,未發生嚴重不良事件。可以達到干細胞治療精神分裂癥短期療效的目標。
長期療效:社會功能和臨床癥狀持續緩解(12個月以上)
臨床案例三、
2017年9月21日,日本出云島根大學醫學院的研究人員在國際期刊《Front. Psychiatry 》上發布了一篇《骨髓移植后難治性精神分裂癥患者的精神病癥狀緩解:一例病例報告》的研究結果。
BMT后,患者的精神病癥狀顯著減輕,且無需使用抗精神病藥物。患者的社會功能也得到了顯著改善。

患者接受BMT后,開始使用甲氨蝶呤和環孢素A來預防移植物抗宿主病(GVHD)。BMT三周后,患者出現了GVHD的早期癥狀,血液科醫生隨后用他克莫司代替環孢素A進行治療。
社會功能改善:30天后,他的精神病癥狀幾乎消失。他沒有接受任何精神安定治療,也不需要任何其他藥物。他的精神狀態通過陽性和陰性癥狀量表進行評估。社會功能通過DSM-IV-TR的總體功能評估量表進行評估。治療和臨床過程如圖所示。
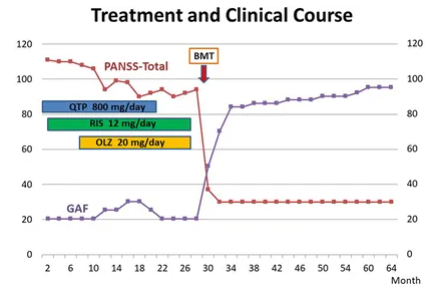
2017年,即骨髓移植8年后,軀體和精神癥狀持續改善,患者狀況良好,沒有殘留精神癥狀。此外,他的社會功能得到了顯著恢復,并繼續在一家知名公司工作。
結論:骨髓移植后,患者的精神病癥狀顯著減輕,且無需使用抗精神病藥物。8年后,患者的社會功能也得到了顯著改善,可以達到干細胞治療精神分裂癥長期療效的目標。
臨床案例四、
2022年3月24日,斯洛伐克科學院實驗醫學中心在國際期刊《Immunotherapy is effective for psychiatric diseases》上發布了一篇《精神分裂癥的細胞療法:間充質干細胞能否干細胞能滿足需要嗎?》的研究結果。【4】

社會功能改善:在第二次(自體)骨髓移植和第三次(異體)骨髓移植之間(2014年1月至2014年7月),患者接受了喹硫平治療。在第二次(自體)骨髓移植后的八個月內,患者的PANSS評分下降了60分,幻覺顯著減少(高達90%)。他的負面認知和社會癥狀得到改善,這使他能夠將其融入到之前的學習和社交生活中。第二次自體骨髓移植后取得的療效。八年后,患者恢復得很好,并且沒有殘留癥狀精神分裂癥。
結論:自體骨髓移植后,患者??癥狀持續緩解,社會功能持續提升,八年后,患者恢復得很好,并且沒有殘留癥狀精神分裂癥。可以達到干細胞治療精神分裂癥長期療效的目標。
哪些因素會影響干細胞治療精神分裂癥的療效?
1、患者自身因素
疾病嚴重程度:病情較輕的患者,大腦神經損傷相對較小,干細胞治療后恢復的潛力較大,療效可能較好;而病情嚴重、病程較長的患者,大腦結構和功能的改變往往更為復雜和嚴重,干細胞治療面臨更大挑戰,療效可能受到一定限制。
個體差異:不同患者的身體狀況、免疫系統功能、遺傳背景等存在差異。例如,某些患者可能存在基因多態性,影響干細胞的歸巢、分化和免疫調節功能,進而影響治療效果。此外,患者的年齡也可能對療效產生影響,一般來說,年輕患者的身體機能和組織修復能力相對較好,可能更有利于干細胞發揮作用。
合并疾病:若患者同時合并其他軀體疾病,如心血管疾病、糖尿病等,可能影響身體的內環境和免疫系統功能,干擾干細胞的治療效果。同時,治療這些合并疾病所使用的藥物也可能與干細胞治療產生相互作用,對療效產生不利影響。
2、干細胞相關因素
干細胞類型:不同類型的干細胞具有不同的生物學特性和分化潛能。例如,胚胎干細胞具有較強的分化能力,但存在倫理爭議和免疫排斥風險;間充質干細胞來源廣泛、免疫原性低,具有免疫調節和分泌神經營養因子等功能,在精神分裂癥治療中應用較為廣泛,且療效相對較好。
干細胞來源:干細胞的來源不同,其質量和特性也可能有所差異。如來源于自體的干細胞,不存在免疫排斥問題,且與患者自身組織相容性好,但可能存在細胞數量有限、質量因患者個體健康狀況而異等問題;來源于異體的干細胞,雖然細胞數量和質量相對穩定,但需要進行嚴格的配型和免疫抑制處理,以降低免疫排斥反應的風險。
4、治療方案因素
給藥途徑:不同的給藥途徑會影響干細胞在體內的分布和歸巢效率。目前常用的給藥途徑有靜脈注射、鞘內注射、腦內局部注射等。靜脈注射操作簡單,但干細胞可能在肺部等器官被截留,到達腦部的細胞數量有限;鞘內注射能夠使干細胞更直接地到達中樞神經系統,但存在一定的操作風險;腦內局部注射雖然可以將干細胞準確地輸送到病變部位,但屬于有創操作,可能會對腦組織造成一定損傷。
治療劑量:干細胞的治療劑量是影響療效的重要因素。劑量過低,可能無法產生足夠的治療效應;劑量過高,則可能增加不良反應的發生風險,如引發免疫反應、形成腫瘤等。因此,需要根據患者的具體情況,如體重、病情嚴重程度等,確定合適的干細胞治療劑量。
治療時機:選擇合適的治療時機對于干細胞治療的療效至關重要。一般來說,在精神分裂癥的早期階段,大腦的損傷相對較輕,神經可塑性較高,此時進行干細胞治療,可能更容易發揮干細胞的修復和再生作用,取得較好的療效。而在疾病的晚期,大腦的病理改變可能已經較為固定,干細胞治療的效果可能會受到一定影響。
5、其他因素
康復支持:干細胞治療后,患者需要得到充分的康復支持,包括心理治療、康復訓練、社會支持等。心理治療可以幫助患者調整心態,緩解精神壓力;康復訓練有助于提高患者的認知功能和社會功能;良好的社會支持系統能夠為患者提供情感支持和生活幫助,促進患者的全面康復。如果缺乏這些康復支持,可能會影響干細胞治療的整體療效。
環境因素:患者所處的生活環境和社會環境對治療療效也有一定影響。一個安靜、和諧、支持性的環境有助于患者的病情恢復;而不良的環境因素,如家庭關系緊張、工作壓力大、社會歧視等,可能會給患者帶來心理負擔,加重病情,影響干細胞治療的效果。
總結
總而言之,干細胞治療精神分裂癥為這一棘手難題帶來了新的曙光,其在短期認知改善方面已初顯成效,為后續的社會功能恢復鋪就了基石。
但要實現患者社會功能的長期穩定恢復,仍需從機制探索、治療策略優化及多學科整合三方面突破。首先,需深化干細胞對神經網絡可塑性的調控機制研究,例如通過持續分泌神經營養因子(如BDNF)和抑制神經炎性微環境,為突觸連接重建提供長期支持;其次,需設計階梯式干預方案,例如在干細胞移植后聯合認知行為療法、職業康復訓練等,將短期神經修復轉化為社交技能、情緒管理等實際能力的提升;最后,需建立長期隨訪體系,關注患者社會適應能力的動態變化,同時探索干細胞多次輸注或聯合靶向藥物的協同效應。
若想了解更多關于精神分裂癥和干細胞治療精神分裂癥的信息請點擊此處!
參考資料:
1、Smulevich AB, Dubnitskaja EB, Pavlova LK, Morosova YV. Effects of umbilical cord blood stem cells on neurocognition in patients with schizophrenia. Eur J Psychiatry, 2009;24(S1):24-E1201. doi:10.1016/S0924-9338(09)71434-8
2、González-Llano O, Saucedo-Uribe E, Martínez-Garza DM, Mancías-Guerra C, Cantú-Rodríguez OG, and Mancías-Guerra MC. Unexpected improvement in schizophrenia after stem cell transplantation for Hodgkin lymphoma. J Schizophrenia Res. 2018;5(1):1036.
3、Miyaoka T, Wake R, Hashioka S, Hayashida M, Oh-Nishi A, Azis IA, Izuhara M, Tsuchie K, Araki T, Arauchi R, Abdullah RA and Horiguchi J (2017) Remission of psychosis in a patient with refractory schizophrenia after bone marrow transplantation: a case report. Frontiers in Psychiatry 8:174. doi: 10.3389/fpsyt.2017.00174
4、Lakota J and Haider KH. Cell-Based Therapy for $chizophrenia: Can Mesenchymal Stem Cells do theNeediul?.1 Schizophr Res. 2022: 8(1):1042.
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。
版權說明:本文來自杭吉干細胞科技內容團隊,歡迎個人轉發至朋友圈,謝絕媒體或機構未經授權以任何形式轉載至其他平臺,轉載授權請在網站后臺下方留言獲取。



 掃碼添加微信
掃碼添加微信