銀屑病被認為是一種慢性、炎癥和免疫介導的全身性疾病,累及皮膚和其他器官,至少包括心血管和關節系統以及胃腸系統,受累程度因患者而異。
間充質干細胞 (MSC) 是多能非造血性基質細胞,存在于不同的身體組織中,例如骨髓、脂肪組織、骨膜、沃頓氏膠質、臍帶、血液、胎盤、羊水和皮膚。MSCs的生物學行為主要取決于它們與它們所在的微環境的相互作用,其質量深深地影響了這些細胞的再生和免疫調節特性。多項研究證實了MSCs與炎癥微環境在銀屑病發病機制中的相互作用,將MSCs指定為驅動銀屑病發展的重要因素。
近日,意大利馬爾凱理工大學皮膚科在《國際分子雜志》上發表了一篇關于間充質干細胞和銀屑病:系統評價文章,該綜述旨在描述有關銀屑病特征性炎癥微環境如何影響間充質干細胞穩態以及如何使用它們治療該疾病的最新證據。
間充質干細胞與銀屑病之間的相互關系

方法:經全文審查,發現69項臨床前試驗、對照臨床試驗、病例對照研究、橫斷面研究和病例系列研究符合條件并納入本研究。
結果與討論
MSC 與微環境之間的相互作用在銀屑病的許多發病機制和治療方面發揮著重要作用。增加對 MSC 與銀屑病微環境之間相互作用的了解是了解再生醫學在該領域未來定位的關鍵要求。
MSCs與銀屑病炎癥微環境的相互作用
微環境和MSC之間的相互作用非常復雜,并且基于不同的機制,例如可溶性因子的分泌、與其他細胞類型的串擾以及囊泡或非編碼RNA的釋放。已經確定,源自銀屑病患者皮膚的MSCs (PsO-MSCs) 顯示出一種免疫調節特征,反映了銀屑病的Th1-Th17/Th2失衡以及編碼Th1和Th17細胞因子的基因的上調。
這種遺傳圖譜連同與角質形成細胞、成纖維細胞和免疫細胞的相互作用,導致該疾病的炎癥特征得以維持。
MSCs與銀屑病角質形成細胞 (PsO-KCs) 之間的關系
角質形成細胞 (KCs) 在銀屑病的起始和維持階段都起著重要作用,因為作為先天免疫系統的一部分,KCs對多種觸發因素有反應。MSCs和KCs之間存在相互串擾:一方面,MSCs分泌的高水平促炎細胞因子誘導 KCs 增殖,可能是通過激活PI3K/AKT信號通路和分泌表皮生長等細胞因子因子 (EGF)并由于caspase-3表達水平的降低而抑制其細胞凋亡;還觀察到真皮PsO-MSC有助于減少細胞連接,從而改變KC分化并縮短表皮周轉時間。另一方面,與對照MSCs共培養的PsO-KCs上調c-Myc、GLUT1、SCF和EGF的表達,導致 MSCs 代謝增強和增殖增加,形成惡性循環 (圖2)。
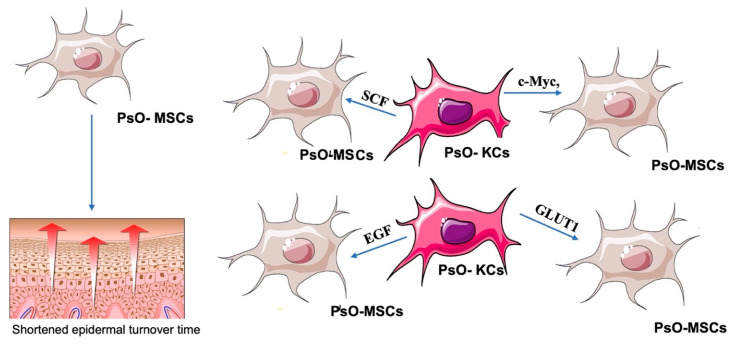
MSCs對銀屑病皮損血管化的影響
在真皮PsO-MSC中也發現了GLUT1和HK2的上調。PsO-MSC中的OCR(耗氧率)、ATP 相關呼吸、最大呼吸和儲備容量顯著高于對照-MSC-C/MSC。葡萄糖代謝的上調被認為會促進銀屑病中的過度增殖、炎癥和血管生成。血管增生在銀屑病皮損中很明顯。結果表明,與對照組相比,銀屑病皮膚中的血管數量顯著增加 。促血管生成介質如VEGF、IGFBP-5、DEL-1和血管生成素-2在真皮PsO-MSC中的過度表達已得到鞏固(圖3)。

MSCs與免疫細胞的關系
新血管形成是PsO-MSC用來通過增強白細胞向皮膚部位的遷移來實現炎癥的一種方法。此外,PsO-MSCs 已被證明可誘導SFRP2的下調,從而增強 Wnt 信號通路的激活,從而控制增殖、分化和細胞遷移(圖4)。
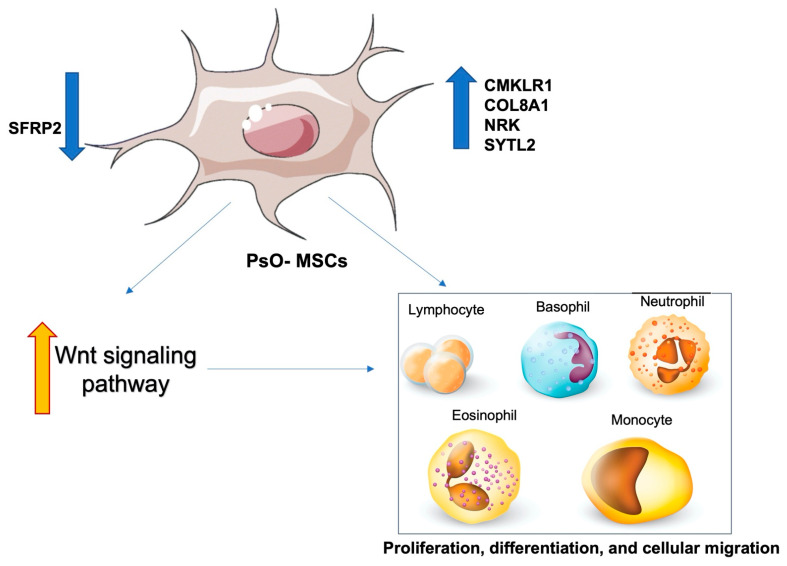
相反,C-MSCs和PsO-MSCs之間的共培養表明,C-MSCs在T細胞增殖、細胞因子產生和細胞凋亡方面表現出比PsO-MSCs更強的抑制作用。
“健康的間充質干細胞”對銀屑病微環境的免疫調節作用
銀屑病中健康的 MSCs (H-MSCs) 與炎癥微環境之間的相互作用會產生整體免疫調節作用。事實上,MSCs 具有免疫抑制能力已被廣泛接受。簡而言之,MSC 抑制活化 T 細胞的增殖,調節樹突狀細胞和巨噬細胞釋放的炎性細胞因子和趨化因子,抑制 B 細胞的增殖和免疫球蛋白產生,并抑制自然殺傷 (NK) 細胞的細胞毒活性。
H-MSCs給藥對銀屑病的影響
因此,間充質干細胞治療銀屑病的成功已在人類模型中得到證實。
在人類中也進行了使用H-MSCs治療牛皮癬的實驗。2016年,陳等人描述了兩例尋常型銀屑病患者通過輸注臍帶間充質干細胞 (UC-MSC) 成功治療,緩解持續5年未復發。
此外,在同年,De Jesus報告了兩名患者多次失敗的案例,這些患者使用源自皮下脂肪組織的自體MSCs輸注有效治療了多種銀屑病療法。
最近,Wang等人治療了一名19歲男子,他有5年的嚴重斑塊狀銀屑病病史,通過輸注同種異體人牙齦 MSCs對多種局部和全身治療無效。5次輸注后完全消退,無不良反應,他經歷了3年的無病狀態。
免疫調節療法對PsO-MSC的影響
最后,銀屑病患者中MSCs的抗炎和免疫調節特性似乎在生物治療過程中得以恢復。
結論和未來展望
之前的幾項研究已經證明MSCs參與銀屑病的發病機制。總體而言,文獻數據表明,從銀屑病患者身上獲得的 MSCs 與炎癥背景相互作用,進而促炎并滋養皮膚炎癥。
然而,我們還遠不能想到正在進行的研究在臨床領域的轉化意義,因為已發表的研究表明所使用的MSC類型和給藥方法存在很大差異,因此目前不可能定義臨床方案。
間充質干細胞療法的另一個問題可能是培養過程中細胞突變的積累。Hyunjun Ahn 的小組提議使用微操作臍帶間充質干細胞作為治療銀屑病的方法,以限制致突變性。
MSCs 治療的療效和安全性因分離來源和給藥方法而異。從骨髓中分離 MSCs 需要一個專家團隊,而從脂肪組織中分離 MSCs 更簡單,而且副作用可能更少。
另一個需要考慮的重要主題是要使用的MSC的自體或同種異體性質:與自體MSC相比,同種異體的免疫調節更大的特性似乎是可以提高治療成功率的優勢。
出于這個原因,同種異體細胞的冷凍保存可能成為未來幾年需要考慮的重要問題。
總而言之,對于銀屑病這種存在表皮干細胞異常的自身免疫性疾病來說,干細胞移植治療與傳統治療方法不同,是從發病的根本環節去治療,因此療效顯著。
參考資料:Diotallevi F, Di Vincenzo M, Martina E, Radi G, Lariccia V, Offidani A, Orciani M, Campanati A. Mesenchymal Stem Cells and Psoriasis: Systematic Review. Int J Mol Sci. 2022 Dec 1;23(23):15080. doi: 10.3390/ijms232315080. PMID: 36499401; PMCID: PMC9740222.
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。
版權說明:本文來自杭吉干細胞科技內容團隊,歡迎個人轉發至朋友圈,謝絕媒體或機構未經授權以任何形式轉載至其他平臺,轉載授權請在網站后臺下方留言獲取。



 掃碼添加微信
掃碼添加微信