干細胞療法作為再生醫學領域的重要探索方向,近年來在慢性腎病、糖尿病腎病等多種腎臟疾病的臨床研究中展現出潛在治療價值。其核心機制在于通過干細胞的自我更新、免疫調節及組織修復功能,延緩或逆轉腎臟損傷進程。從現有實踐來看,不同年齡段的腎病患者均可能在嚴格評估后成為適應人群,但具體干預策略需結合病理類型、病程階段及個體生理狀態綜合制定。
本文基于全球多中心臨床試驗及權威指南,系統解析干細胞療法治療不同年齡段腎病患者的治療潛力及風險控制策略。

從兒童到老人:干細胞療法適用于哪些年齡段的腎病患者?
一、年齡與干細胞療效的生物學關聯
干細胞治療的核心機制依賴于細胞的歸巢能力、分化潛能及旁分泌功能。隨著年齡增長,患者體內微環境(如炎癥水平、血管條件)和干細胞活性(如端粒酶活性)均發生顯著變化,直接影響治療效果。
- 兒童患者(0-18歲):免疫系統未完全成熟,再生能力較強,但易受遺傳性或先天性腎病影響(如先天性腎病綜合征)
- ?年輕患者(18-40歲)?:干細胞增殖能力強,腎組織再生潛力大,尤其適合急性腎損傷或早期慢性腎病的逆轉修復。
- ?中老年患者(40-65歲)?:需重點評估腎纖維化程度及合并癥(如高血壓、糖尿病控制水平),治療目標以延緩腎功能惡化為主。
- ?高齡患者(>65歲)?:干細胞歸巢效率下降,推薦聯合靶向藥物(如抗纖維化劑)以增強療效,治療需嚴格個體化評估
二、不同年齡段患者的適用性分析
2.1 兒童患者(1-18歲)
核心優勢:兒童患者因腎臟仍處于快速發育階段,MSCs可通過歸巢效應精準定位到受損腎單位,利用其強大的細胞增殖與再生能力修復組織,延緩纖維化進展;同時,兒童免疫系統未完全成熟,異體MSCs移植的排斥風險低,且副作用少,安全性更優。
2022年,意大利再生醫學實驗室在行業期刊《干細胞研究與治療》發表了一篇關于《臍血間充質干細胞在耐多藥腎病綜合征患兒中的首次臨床應用》的臨床研究成果。

本研究中,11名接受CB-MSCs治療的患兒(中位年齡為13歲)均未出現嚴重不良反應或腎功能惡化,輸注耐受性良好。
療效方面,3名無基因突變的非遺傳性局灶節段性腎小球硬化癥(SRNS)患者達到部分或完全緩解(蛋白尿降至腎病范圍以下),其中2例緩解持續超過1年并減少免疫抑制劑用量。
在治療反應良好的患者中,他們的調節性T細胞(Treg)數量在治療前平均為384個/百萬免疫細胞,而在最后一次輸注后兩周的復查時,這一數值上升到1694個/百萬免疫細胞(有3名患者中有2名明顯增加)。(見圖1)
其余患者蛋白尿中位值輕微改善。但未緩解患者的腎功能在12個月隨訪期間總體穩定。
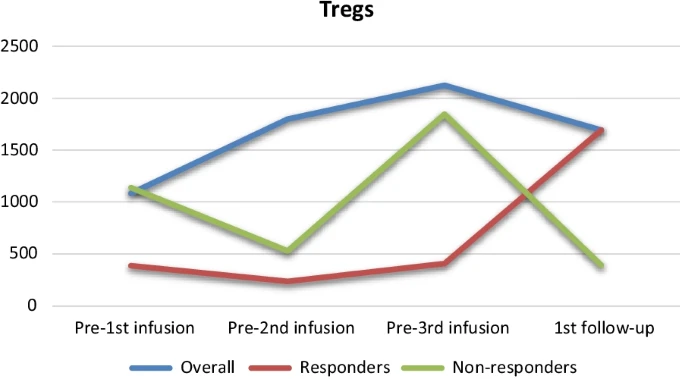
綜上所述,間充質干細胞為非遺傳性腎病綜合征患兒提供了安全有效的治療選擇,年輕患者的響應優勢及非遺傳性腎病的療效提示,間充質干細胞可能對年輕腎病兒童(尤其是非遺傳性病例)具有潛在療效。
2.2 年輕患者(18-40歲)
核心優勢:年輕患者處于腎臟功能的黃金期,MSCs可快速響應急性損傷(如急性腎損傷或免疫性腎病),通過抗炎和抗纖維化作用抑制病情惡化;其免疫調節特性可針對性抑制過度免疫反應(如自身免疫性腎炎),保護健康腎組織,延緩慢性化進程,為后續治療爭取窗口期。
2024年,我國研究人員在國際期刊《medRxiv》上發表一篇有關《干細胞治療糖尿病腎病的療效和安全性:系統評價與薈萃分析》的綜述,該綜述總結了江西贛南醫科大學研究人員整合的3,528項研究,并且在3528項研究篩選了4項高質量研究,并對這四項高質量研究進行了系統評價與薈萃分析。

這四項研究,涉及90名糖尿病腎病患者,平均年齡≥18歲。
結果顯示:干細胞移植可顯著改善糖尿病腎病患者的腎功能指標,包括提高估算腎小球濾過率(eGFR)和降低血清肌酐(SCr)水平,同時減少早期損傷標志物微量白蛋白尿(MAU)。然而,對尿蛋白/肌酐比值(UACR)未見顯著改善。
安全性方面,干細胞治療與對照組的不良事件發生率無顯著差異,表明其安全性良好。總體而言,干細胞移植為延緩糖尿病腎病進展提供了潛在治療選擇。
2.3 中老年患者(40-65歲)
核心優勢:中老年患者常因糖尿病、高血壓等慢性病導致腎纖維化和血管損傷,MSCs通過分泌血管生成因子(如VEGF、HGF)促進腎小管修復和血管新生,改善缺血性損傷;同時,其抗纖維化作用可協同降壓、降糖藥物,減少蛋白尿和腎功能衰竭風險,延緩疾病進展。
2018年,我國學者開展了一項臨床研究,評估胚胎源性前體干細胞對慢性腎臟病(CKD)的治療潛力,重點考察其延緩腎功能衰竭進展的療效。研究納入CKD 3a期(平均年齡44.2歲)和3b期(平均年齡54.8歲)患者,通過分組對照分析干細胞療法對腎功能指標的改善效果。結果顯示:

3a期患者:78.5%的病例腎功能顯著改善,腎小球濾過率(eGFR)顯著提升,男性患者eGFR達54 mL/min/1.73m2(血清肌酐降至128±0.02 μmol/L),女性患者分別為47 mL/min/1.73m2和113±0.2 μmol/L。
3b期患者:66.7%的病例GFR下降,但治療后未出現腎功能惡化,血清肌酐和腎小管功能呈持續改善趨勢。(見圖2)
3a期稍微年輕中年慢性腎病患者對干細胞治療的響應更顯著,可能與腎臟損傷程度較輕有關。

綜上所述,本研究證實干細胞治療在慢性腎臟病(尤其是稍微年輕的中年患者)中具有顯著療效,能夠逆轉腎功能損傷并實現分期降級,為早期腎病患者提供了新的治療選擇。盡管3b期患者療效有限,但其穩定性和代謝改善趨勢表明干細胞可能作為綜合治療的重要組成部分。
2.4 高齡患者(>65歲)
核心優勢:高齡患者常合并慢性炎癥和氧化應激,MSCs通過旁分泌機制抑制炎癥因子(如IL-6、TNF-α),減輕腎間質纖維化;其低侵入性治療方式(如靜脈注射)避免了手術風險,尤其適合合并多種基礎疾病、耐受性差的群體,可安全改善腎功能指標。
2024年8月,梅奧診所在期刊《美國血液學雜志》上發表了一篇關于《接受自體干細胞移植的腎AL淀粉樣變性患者的長期結果:驗證腎臟分期系統的性能》的研究成果。該研究納入了697名患者,他們確診時的年齡是60歲到80歲。從確診到接受ASCT的中位時間為4個月,90%的患者在確診后1年內接受ASCT。
腎AL是指系統性輕鏈(AL)型淀粉樣變性所導致的腎臟損害。根據目前醫學界的共識,腎AL淀粉樣變性可被視為一種特殊類型的慢性腎臟病,因為它通常表現為持續性的腎臟損害和功能下降。

根據基線24小時蛋白尿和估算腎小球濾過率(eGFR)水平,患者被分為腎分期I、II、III期。平均隨訪時間為10.4年,腎臟生存率定義為從ASCT到開始腎臟替代治療(RRT)的時間。研究結果顯示:
- 整體情況:大約21%(五分之一)的患者最終發展為嚴重腎衰竭(需要透析或腎移植),平均需要3.4年才會到這個階段;而大部分79%晚期腎衰竭的情況出現在干細胞移植手術后10年以上。
- 腎功能分期影響風險:患者的腎功能分期(I期最輕,III期最重)直接影響未來需要透析或腎移植的可能性。具體來說:
- I期患者:3年內僅有3%的概率需要透析或移植;
- II期患者:概率上升到10%;
- III期患者(病情最重):3年內的風險高達37%。
綜上所述,干細胞治療在早期腎病領域展現出顯著潛力,通過再生修復與抗纖維化機制改善腎功能、延緩腎衰竭進展(大部分早期腎病患者能延緩10年以上)。并且腎臟分期是一個可靠的工具來評估患者的預后,這些信息可以幫助醫生制定更有效的個體化治療策略,以提高患者的生存質量并延長生存時間。
三、不同年齡段腎病患者適用性總結
綜上所述,不同年齡段腎病患者對干細胞治療的響應呈現顯著差異。
兒童患者(0-18歲)因腎臟發育潛力強,MSCs可通過歸巢效應精準修復受損腎單位,且異體移植排斥風險低,對非遺傳性腎病(如SRNS)療效顯著(如意大利研究中3名患兒蛋白尿緩解,Treg細胞顯著上升);
年輕患者(18-40歲)處于腎功能黃金期,MSCs可快速響應急性損傷(如糖尿病腎病),改善eGFR和MAU,但對UACR改善有限;
中老年患者(40-65歲)需結合抗纖維化藥物,CKD 3a期患者對MSCs響應更佳(eGFR提升至54 mL/min),而3b期患者療效有限但可穩定病情;
高齡患者(>65歲)以低侵入性靜脈注射為主,通過抑制炎癥延緩腎衰竭,早期腎病(I期)患者10年透析風險僅3%,提示分層治療的重要性。
總體而言,干細胞治療需嚴格匹配年齡相關的再生潛力、疾病階段及合并癥,以實現精準療效。
相關閱讀:干細胞治療腎病:基因、年齡與疾病類型如何共同決定療效?
結語
干細胞療法對腎病的年齡適應性呈現“全周期覆蓋、療效遞減”特點:兒童及青少年:修復潛力最大,需把握早期干預窗口;成年患者:療效顯著,可逆轉部分腎功能損傷;老年群體:以癥狀緩解與生活質量提升為主。臨床選擇需綜合評估細胞類型、輸注途徑及個體狀態,未來通過技術創新與標準化管理,有望實現更精準的年齡分層治療。
相關閱讀:哪些腎病患者適合嘗試干細胞治療?覆蓋急性、慢性及免疫相關腎病
參考資料:
Morello, W., Budelli, S., Bernstein, D.A.?et al.?First clinical application of cord blood mesenchymal stromal cells in children with multi-drug resistant nephrotic syndrome.?Stem Cell Res Ther?13, 420 (2022). https://doi.org/10.1186/s13287-022-03112-7
doi:https://doi.org/10.1101/2024.11.07.24316903
https://fctiinc.com/wp-content/uploads/2018/11/04-Efficacy-of-renal-precursor-stem-cells-in-management-of-chronic-kidney-disease-CN.pdf
Muchtar?E,?Gertz?MA,?Mwangi?R, et al.?Long-term outcomes of renal AL amyloidosis patients undergoing autologous stem cell transplantation: Validating the performance of the renal staging system.?Am J Hematol.?2024;?99(11):?2118-2126. doi:10.1002/ajh.27460
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加微信
掃碼添加微信